Buscador
Dr. Salomón Charanek
PARED ABDOMINAL
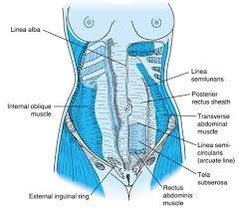
Es una estructura continua que rodea la cavidad abdominal, la cual podemos dividir en tres zonas: zona anterior, anterolateral y posterior. Desde el punto de vista ginecobstétrico tiene mayor interés el estudio en la zona anterolateral de la pared abdominal. Anatómicamente está limitada por arriba con el apéndice xifoides y el cartílago costal de las costillas 7ª a la 10ª; por debajo por la cresta iliaca, la espina iliaca antero superior, el ligamento inguinal y el hueso púbico, esta se encuentra formada por:
-Piel.
-Músculos.
-Tejido subcutáneo.
-Fascia transversal.
-Fascia superficial y grasa.
-Grasa extraperitoneal
-Fascia profunda.
-Peritoneo parietal
En la piel lo más llamativo es el ombligo el cual representa el lugar primitivo de inserción del cordón umbilical el cual contiene los vasos que transportan la sangre oxigenada al feto así como aquellos que trasportan la sangre desoxigenada de este. Debajo de la piel se encuentra: La fascia, la cual se compone de una superficial (se divide en dos la fascia de Camper y la de Scarpa) y otra profunda; Inmediatamente encontramos los músculos de la zona anterolateral:
- Oblicuo externo e interno
- Transverso del abdomen
- Recto del abdomen
Las aponeurosis de los músculos mencionados están dispuestas de manera distinta en la pared abdominal anterolateral, donde podemos dividirla en dos mitades: la superior la cual tiene un área mayor y corresponde a los dos tercios superiores del abdomen y la inferior que tiene un área menor y corresponde al tercio inferior del abdomen. En la parte superior las aponeurosis del oblicuo mayor, pasan por delante del músculo recto, la del oblicuo interno se divide en dos cubriendo tanto la cara anterior como la posterior del recto, la aponeurosis del transverso pasa por la cara posterior del recto, formándose así la aponeurosis del músculo recto las cuales se fusionan en la línea media con las aponeurosis del músculo recto contralateral formando así la línea alba; en la parte inferior la disposición de la aponeurosis es diferente pasando por la cara lateral del recto, tanto la aponeurosis del oblicuo mayor y menor quedando solo en la porción posterior la fascia transversales, la línea de división entre la parte superior e inferior es llamada la línea semilunar de Douglas (la zona que se encuentra por debajo de esta línea es la que tiene gran importancia ginecobstétrica). Por dentro de estas estructuras se encuentra el peritoneo, separado de él por tejido adiposo extraperitoneal.
La pared abdominal se encuentra inervada por N. Toracoabdominales (T7-T11), N. Subcostales (T12), N. Iliohipogastrico e ilioinguinal (L1). De T7 a T9 inervan la piel por encima de ombligo, T10 la piel que rodea al ombligo, T11, T12 y L1 la piel por debajo del ombligo. La irrigación proviene principalmente de la arteria epigástrica superior e inferior, y de la circunfleja iliaca. El drenaje venoso es en la vena safena mayor, y el linfático a los ganglios linfáticos axilares (los linfáticos por encima del ombligo) y a los inguinales superficiales (los ganglios infraumbilicales).

PELVIS
Es la parte inferior del tronco y de la cavidad abdomino pelviana. La pelvisósea está formada por delante: 2 huesos iliacos, por detrás: sacro y cóccix. Los huesos iliacos se forman por: 1 ilion,1 isquion,1 pubis,
Estas tres estructuras forman el acetábulo. La pelvis se divide en una pelvis mayor o falsa y una menor o verdadera, la línea de división de ambas pelvis es la llamada línea Terminal, la cual está conformada por el promontorio del sacro, la línea innominada, y el borde superior del pubis.

Tiene tres estrechos: superior, medio e inferior; el estrechos superior es el que corresponde a la línea Terminal, el medio es el que está limitado: posteriormente con la articulación sacro coccígea, anteriormente con la eminencia pubiana y lateralmente con las espinas ciáticas, y el inferior se encuentra limitado en su parte posterior por la punta del coxis, en la parte anterior por el borde inferior del pubis, y en la parte lateral por las tuberosidades ciáticas. Dependiendo del estrecho se modificaran los diámetros de la pelvis.
La pelvis tiene una pared anterior, una posterior, dos laterales, un suelo o piso y sus fascias. Sus paredes están formadas por:
- Músculos superficiales, Huesos iliacos, sacro, cóccix (con sus ligamentos),
- Músculos profundos, Vasos sanguíneos, nervios y vasos linfáticos
- Peritoneo. El piso está formado por el periné principalmente su plano profundo. Los músculos del periné se distribuyen en tres planos:
- Plano profundo: formado por los elevadores del ano y el músculo coccígeo.
- Plano medio (diafragma urogenital): formado por los transversos profundos y el esfínter externo de la uretra.
- Plano superficial: formado por varios músculos los cuales podemos subdividir en dos, los que se insertan en el núcleo tendinoso del periné donde encontramos el transverso superficial, el bulbo cavernoso y constrictor de la vulva y los que no se insertan el núcleo tendinoso del periné donde encontramos principalmente el isquiocavernoso. De este plano los que se cortan en una episiotomía mediolateral son los bulbocavernosos y transversal superficial; y los que se cortan en una episiotomía mediana son todos las aponeurosis de los músculos que se insertan en el núcleo tendinoso del periné.
Las fascias son dos, un visceral (recubre las vísceras pelvianas), y una parietal (cubre la cara pelviana de los músculos obturador interno, piriforme, coccígeo, elevador del ano). La irrigación
arterial de la pelvis está dada por:
- Arteria sacro media (única).
- Arterias Iliacas Internas (pares).
- Réctales superiores (pares).
- Ováricas (Pares).
La irrigación venosa de la pelvis está conformada por venas cuyo trayecto es paralelo a las arterias recibiendo su mismo nombre. La pelvis esta inervada por: nervios sacros, coccígeos y el componente del sistema Autónomo.
VÍSCERAS PELVIANAS
Comprende:
- Órganos urinarios.
- Recto.
- Aparato reproductor interno y externo.
Órganos urinarios
Uréteres.
Se extienden desde la pelvis renal hasta la vejiga, miden aprox. 25 cm. De longitud y un diámetro: 3-5 mm, la porción pélvica comienza con la bifurcación de la arteria iliaca común. Irrigados por la arteria iliaca común e interna, el drenaje venoso se hace a través de las venas ureterales y el linfático a ganglios linfáticos lumbares, iliacos comunes, externos e internos. Y la inervación se deriva de plexo renal, testicular, aórtico, hipogástrico superior e inferior.

Vejiga
Es una víscera hueca, ubicada por encima del suelo de la pelvis y delante del útero y vagina. Su tamaño, forma, posición y relaciones varían según su contenido y esta sujetada por el ligamento pubovesical a nivel del cuello. La vejiga vacía se compone de: vértice, cuerpo, fondo, cuello, úvula. Su irrigación está dada por: Arterias vesicales superiores (porciones antero superiores) Arteria vaginal (Fondo, cuello, porción posteroinferior) y Arteria obturatriz y glútea inferior y su innervación por fibras tanto simpáticas (Nervios T11 a L2), como parasimpaticas (Nervios esplácnicos de la pelvis). El drenaje venoso es a través de las venas afluentes de la vena iliaca interna y el linfático se hace a los ganglios linfáticos iliacos internos (Cara superior de la vejiga) y los ganglios iliacos externos (Fondo).
Uretra
Es el conducto excretor de la vejiga, mide aprox. 4 cm. de longitud y 6mm. De diámetro. Su irrigación es dada por las arterias pudenda interna y la vaginal; el drenaje linfático por los ganglios sacros e iliacos internos, y la innervación por los nervios pudendos.
Recto.
Es la parte final del tubo digestivo que se continúa con el sigmoide y termina en el ano. Tiene dos segmentos uno superior o pélvico y uno inferior o perineal. Está relacionado por la parte anterior con la vagina. Se encuentra irrigado por la Arteria rectal superior (Porción proximal del recto), Arteria rectal inferior (Unión anorectal), dos Arterias réctales medias (Porción media e inferior del recto). El recto está rodeado por el plexo venoso rectal submucoso y se comunica con el Útero vaginal. Esta inervado por Fibras simpáticas: de la Porción lumbar del tronco simpático, fibras parasimpaticas: de los nervios esplácnicos de la pelvis.
Genitales internos
Vagina, útero, trompas, y ovario.
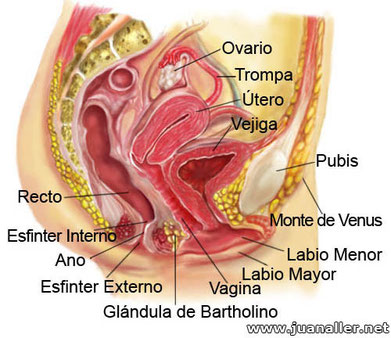
La vagina
Es un conducto músculo-membranoso que tiene una longitud de 7 – 9 cm.; Se extiende desde cuello del útero hasta el vestíbulo. Tiene dos extremidades una superior o cúpula vaginal dividido en: Fornicep anterior, posterior y laterales (encargados de la fijación del cuello) y una inferior: rodeada por los labios menores de la vulva. La pared de la vagina es delgada, elástica y resistente; en ella se distinguen tres capas:
- Una mucosa interna, recubierta por epitelio escamoso estratificado que forma pliegues o arrugas transversales.
- Capa músculo liso.
- Capa externa conectiva, rica en fibras elásticas.
La vagina esta provista de una vascularización bastante abundante la cual está dada:
- Ramas cervicovaginales de las arterias uterinas (irriga tercio superior vaginal).
- Arterias vesicales (irriga terciomedio vaginal). Arterias hemorroidales media y pudenda interna (irriga tercio inferior vaginal).
El plexo venoso está formado por vasos que siguen el curso de las arterias y desembocan en las venas hipogástricas. El drenaje linfático es diferente en cada uno de los tercios vaginales encontrándose que los vasos linfáticos del tercio inferior drenan en los ganglios linfáticos inguinales, los del tercio medio lo hacen en el hipogastrio y los del tercio superior en los iliacos. La vagina carece de terminaciones nerviosas especiales aunque a veces podemos encontrar terminaciones nerviosas libres en las papilas.
La función de la vagina es:
- Servir de conducto excretor del flujo menstrual.
- Constituye la porción inferior del conducto pélvico (del parto).
- Recibir el pene y el material eyaculado durante el coito.

El útero
El útero es una víscera muscular hueca, de paredes gruesas que tiene forma de pera; y se sitúa en la pelvis menor, en la línea media, por detrás y parcialmente por encima de la vejiga y por delante del recto. Mide aproximadamente 7 a 8 cm. de longitud, 5 cm. de ancho en la base del cuerpo y 2 cm. de grosor, y pesa unos 90 gramos, aunque este peso puede variar durante la gestación, el cual aumenta hasta llegar a un valor promedio de 1100 gramos, aumentando de manera proporcional su capacidad (de 500 a 1000 veces). El útero se divide en dos grandes partes: El cuerpo del útero y el cuello uterino.
El cuerpo se divide en: El fondo o parte redondeado del cuerpo, situado por encima de los orificios de las trompas uterinas. El istmo o región estrecha del cuerpo (longitud aproximada de 1 cm.), justo por encima del cuello del útero. La pared de cuerpo posee tres túnicas:
- Túnica serosa externa o PERIMETRIO.
- Túnica muscular media o MIOMETRIO.
- Túnica mucosa interna o ENDOMETRIO.
El cuello uterino, porción inferior cilíndrica y estrecha que hace prominencia en la porción más alta de la vagina, mide unos 2.5 cm. de longitud. El útero en la mujer adulta está normalmente en anteversión y anteflexión. La anteflexión es la inclinación del cuerpo sobre el cérvix y determina un ángulo obtuso de unos 100º. La anteversión es la inclinación del cuerpo del útero y el cuello hacia delante sobre la vejiga, en relación con el eje de la vagina; esta inclinación es de unos 90º. El útero se fija a las paredes de la pelvis por medio de tres pares de ligamentos que son:
- los ligamentos laterales o anchos del útero,
- los ligamentos anteriores o redondos del útero y
- los ligamentos posteriores o pliegues rectouterinos.
La irrigación sanguínea del útero proviene en la mayor parte por las arterias uterinas y un aporte pequeño por las arterias ováricas. De manera general la irrigación uterina está dada o nace de la aorta abdominal, esta da origen a la arteria iliaca común (izquierda y derecha), que va a originar a su vez dos arterias la iliaca interna y la iliaca externa; de estas dos nos interesa la interna de la cual nace la arteria uterina (tanto izquierda como derecha) que se ramifica primero en las arterias arqueadas, las cuales penetra al miometrio y da origen a las radiales, estas a su vez al penetrar al endometrio dan origen a las espirales y basales.
Drenaje venoso: Esta dado por las venas uterinas, que junto con las arterias uterinas entran en los ligamentos anchos y forman el plexo venoso uterino. Las venas del plexo uterino drenan a las venas ilíacas internas. La Inervación por: Los nervios del útero derivan del plexo uterovaginal desde el plexo hipogástrico inferior hasta las vísceras de la pelvis, al igual que lo hace la inervación de la vagina

Trompas de Falopio
Las trompas uterinas (antiguamente Trompas de Falopio) son dos conductos delgados que se extienden lateralmente desde los cuernos uterinos hasta la superficie del ovario. Las trompas uterinas tienen una longitud de 10 a 14 cm. y se encuentra en el mesosalpinx. En su espesor además de los vasos tubáricos, se encuentran restos del mesonefros embrionarios que cuando se localizan en la vagina se llaman Quistes de Gartner. La mucosa de la trompa esta provista de epitelio secretor y ciliado el cual constituye la nutrición y transporte del ovulo a la cavidad uterina. Las trompas uterinas las podemos dividir en cuatro porciones, desde la cara medial a la lateral en: Porción uterina, el istmo, la ampolla y el infundíbulo. La trompa uterina está irrigada por el arco arterial formado por la arteria uterina lateral y la arteria uterina media, las cuales se anastomosan.
Drenaje venoso y linfático. Las venas uterinas drenan en las venas ováricas y en el plexo venoso uterino. (Los vasos linfáticos drenan en los ganglios lumbares.
Inervación. Proviene del plexo ovárico y del plexo uterino
Ovarios
Se encuentran alojados en las fosas ováricas situadas en la pared lateral de la pelvis. Tienen forma ovoide mide 3cm de diámetro mayor, 2cm el menor y 1cm de espesor.
Antes de la pubertad, su superficie es lisa, luego al llegar esta etapa se vuelve más irregular, ya que están cubiertas por folículos ováricos (folículos de Graaf).
Después de la menopausia, los ovarios disminuyen de volumen, los folículos salientes desaparecen, se acentúan las cicatrices y la superficie tiende a volverse lisa y regular.
Genitales externos
- Monte de Venus,
- Vulva (labios mayores, labios menores, Clítoris),
- Vestíbulo de la vagina,
- Bulbo del vestíbulo,
- Himen.

Labios mayores
Son dos rodetes cutáneos ricos en grasa, con numerosas glándulas sebáceas y
sudoríparas. Delimitan la hendidura de la vulva, cubre el resto de las estructuras internas.
Monte de Venus
Sínfisis cubierta por: Piel, Pelos, Prominencias de células adiposas.
Vulva
Hendidura sagital mediana se divide en: región labial de origen ectodérmico (labios mayores, labios menores, clítoris, capuchón de clítoris), región vestibular de origen endodérmico ubicada entre la sínfisis y el himen.
Labios menores
Son dos pliegues de piel delgada, sin pelos cubiertos por los labios mayores y a su vez separados de estos por el surco interlabial. Rodean el vestíbulo de la vagina y el orificio uretral. Limitan hacia atrás por un pliegue medial conocido como “frenillo u horquilla; hacia delante por dos pliegues: anterior que rodea dorsalmente el clítoris y posterior fijado a la cara inferior y originando su frenillo.
Clítoris
Órgano cilíndrico formado por tejido eréctil, consta de un cuerpo y una raíz esta última constituida por los cuerpos cavernosos. Localizado en la hendidura vulvar, por encima del meato urinario rodeado por los labios menores.
Vestíbulo de la vagina
Situada entre los labios menores y el orificio de la vagina. Su aspecto es liso, rosado, con formaciones glandulares y eréctiles que rodean la entrada de la vagina y en él desemboca el meato uretral.
Himen
Es un repliegue membranoso de la mucosa vaginal que generalmente
presenta una perforación que varía en su forma.
BIBLIOGRAFIA
- BOTERO URIBE, Jaime et al. Obstetricia y ginecología. 7ª ed. Bogotá, 2004, p, 19– 31.
- MOORE, Keith L. Anatomía con Orientación clínica. 4ª ed. Editorial Médica Panamericana, 2005.
- NOVAK. Ginecología. 12ª ed. McGraw Hill, p, 75 – 121.
- ROUVIERE, H. Anatomía Humana. Descriptiva – Topográfica y Funcional. Tomo II, p, 92 – 109; 196 – 212; 543 – 571.
- l.testut, ojacob. Anatomiatopografica_tomoI. Edicioncompleta. Salvat editor S.A., 1977. Barcelona –España.
- WILLIAMS Obstetricia.21ª Edición Salvat 2002
- SCHWARCZ, Ricardo. Obstetricia 5ª Edición, El ateneo , Buenos Aires 1995
- USANDIZAGA Beguristan José Antonio, FUENTE Pérez Pedro .Tratado de Obstetricia y
- Ginecología .Madrid .Mc Graw-Hill.Interamericana 1998
Envianos tus Artículos o Documentos que deses que aparezcan en nuestra web.| Repetaremos los derechos de Autor, si tu eres el propietario especificalo.
 EMF HTML Contact Form
EMF HTML Contact Form
Tienda Piel Sana
Ahora puedes comprar en nuestra pagina web, productos para mantener una piel sana y saludable. y reducir los efectos del envejecimiento.
😎 Envios Nacionales a toda Colombia 
✔ Contamos con metodos de pago PSE, Efecty, Tarjeta de Credito o Mercadopago
Abrir en Nueva Pestaña PielSana
CASOS CLINICOS
Hemos Mejorado la opcion de casos clinicos para que nuestros usuarios puedan interactuar de una manera mas facil, esperamos tu participacion, puedes invitar a amigos al debate..
😎 Para entrar solo coloca un nombre de usuario y listo.
✔ Para agregar un caso tienes que dar click en signo "+" donde dice tesis.
✔ Para comentar un caso solo seleccionalo y dale en el icono de comentario
✔ Si no estas deacuerdo con algo puedes colocar tu comentario en contras o de lo contrario en Pros

 Publicar Archivo
Publicar Archivo Reportar Links Dañado
Reportar Links Dañado Cursos Medicos
Cursos Medicos Revistas Medicas
Revistas Medicas Apps Medicas
Apps Medicas Home
Home Publicar
Publicar Tienda
Tienda Casos Clinicos Nuevo!
Casos Clinicos Nuevo!
Escribir comentario