Buscador

Bronquiolitis
Francisco Jesús García Martín MD. David Moreno Pérez
Es una enfermedad infecciosa aguda, normalmente debida al virus respiratorio sincitial (VRS), que provoca una obstrucción inflamatoria de las pequeñas vías aéreas (bronquiolos). Es una entidad propia del lactante, sobre todo durante los primeros 6 meses, que provoca numerosos ingresos en época epidémica. A pesar de la frecuencia e importancia de esta enfermedad, aún existen grandes controversias en cuanto al protocolo terapéutico más adecuado

Etiología
En época epidémica de bronquiolitis el VRS es el responsable del 80 % de los casos. Este virus RNA es el agente infeccioso más frecuente en la patología respiratoria del lactante y de la primera infancia. No existen portadores sanos. Hay dos tipos de VRS, el A y el B. El A produce epidemia todos los años, y el B cada uno o dos años. El tipo A tiene mayor agresividad y produce las formas más graves de infección.
Otros agentes virales potencialmente productores de bronquiolitis pueden ser los virus parainfluenza 1 y 3, adenovirus 3, 7 y 21, rinovirus, enterovirus, etc. En niños inmunodeprimidos hay que
tener en cuenta al CMV. No se admite la etiología bacteriana como responsable directa de la bronquiolitis del lactante. En ocasiones, la bronconeumonía bacteriana puede confundirse
clínicamente con una bronquiolitis.
Epidemiología
Afecta al 10 % de los lactantes durante una epidemia, de los que un 15-20 % requerirán ingreso hospitalario. Es la causa más frecuente de ingreso en niños menores de 1 año. La mortalidad de los niños hospitalizados se estima que es de 1-2 %. La bronquiolitis afecta preferentemente a niños de menos de 1 año, siendo máxima la incidencia entre los 3 y 6 meses. Existe un ligero predominio en los varones respecto a las niñas (1,5:1).
Las infecciones por VRS tienen una tendencia estacional y son especialmente frecuentes durante el invierno y el comienzo de la primavera. En España, se considera que se distribuye entre noviembre y marzo, con un máximo en el primer trimestre del año. Durante el resto del año pueden observarse casos esporádicos. La fuente de infección viral es un niño o adulto con una infección respiratoria banal o asintomática o fómites contaminados.
El humo de tabaco1 , el contacto con otros niños y la asistencia a guardería son de los factores más importantes en el desarrollo de bronquiolitis. Otros factores de riesgo son: medio urbano,
vivienda desfavorable, hacinamiento y antecedentes de patología respiratoria neonatal (tabla I). Se admite, no sin reservas, que la lactancia materna es protectora frente al VRS, por la
transmisión anticuerpos anti-VRS, particularmente la fracción IgA.
Audiovisual- BRONQUIOLITIS
AIEPI Estrategia ante la Bronquiolitis.
Cuando alarmarse ante una Bronquiolitis.
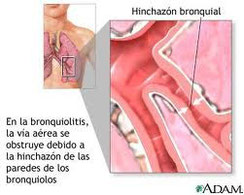
Fisiopatología
La infección por el VRS acontece en personas de cualquier edad. En el lactante se produce una obstrucción bronquiolar causada por el edema, la acumulación de moco y residuos celulares en la luz. En esta edad, un engrosamiento insignificante de la pared bronquiolar puede afectar intensamente el flujo aéreo. Debido a que el radio de las vías aéreas es menor durante la espiración, la obstrucción valvular resultante produce atrapamiento del aire e hiperinsuflación.
Pueden aparecer atelectasias cuando la obstrucción es completa y el aire atrapado se reabsorbe. En el adulto y en el niño mayor suele producir un cuadro limitado a las vías superiores. Éstos probablemente toleran mejor el edema bronquiolar que los lactantes, escapando así a la posibilidad de sufrir este cuadro.
También se han involucrado factores inmunológicos como una hiperrespuesta proliferativa linfocitaria ante el VRS y elevación de IgE e IgG4 VRS-específicas. Se ha afirmado incluso que los niveles
de IgE anti-VRS durante la fase aguda de la bronquiolitis guardan relación con el desarrollo subsiguiente de episodios de hiperreactividad bronquial. El proceso deteriora el intercambio
normal de los gases. La hipoxemia puede aparecer precozmente; la hipercapnia aparece en los pacientes más graves.

Manifestaciones clínicas
El cuadro clínico característico es el de un lactante que comienza con una infección de vías respiratorias altas, con rinorrea y estornudos, con frecuencia asociado a fiebre poco elevada. Posteriormente aparecen, de forma gradual, tos en accesos y dificultad respiratoria progresiva (que suele ser el motivo predominante de consulta), irritabilidad y dificultad para la alimentación. No suele haber otros síntomas como vómitos o diarrea. En esta fase generalmente la fiebre ya ha remitido, pero puede persistir en algunos casos. En los casos leves la sintomatología desaparece progresivamente en 7-10 días. Es frecuente ver cómo un porcentaje de lactantes mantienen síntomas leves durante varios meses. En algunos casos pueden aparecer síntomas más preocupantes, como dificultad respiratoria moderada-grave de aparición más o menos rápida, cianosis y pausas de apnea. Existen factores de riesgo que predisponen a padecer una bronquiolitis de estas características (tabla II en PDF), y que requieren ingreso.
La aparición de pausas de apnea puede tener lugar tanto en el desarrollo de la enfermedad como constituir el primer signo de la misma, sobre todo en niños menores de 6 semanas y prematuros.
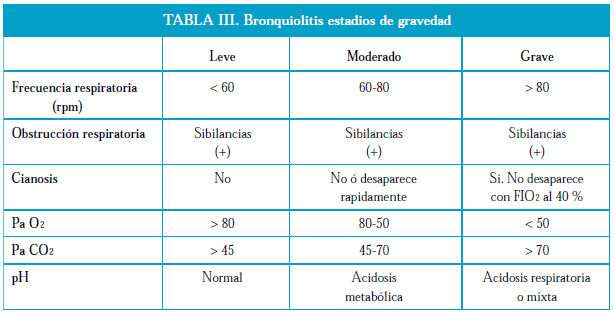
En la exploración física, el dato más llamativo es la taquipnea, a menudo con signos externos de dificultad respiratoria. Suelen ser llamativas las retracciones subcostales e intercostales por el empleo de los músculos accesorios, e incluso aleteo nasal. Debido a la gran hiperinsuflación pulmonar, puede observarse un tórax abombado, y en ocasiones provoca la palpación de una falsa hepatomegalia. Sólo en un pequeño número de pacientes aparece discreta cianosis, más frecuentemente de localización peribucal. Pueden auscultarse hipoventilación, crepitantes al final de la inspiración y principio de la espiración, sibilancias y alargamiento del tiempo espiratorio. Existen grados clínicos para objetivar la gravedad de la bronquiolitis (tabla III), y otros que introducen además pruebas complementarias en la valoración (tabla IV ).
>>Zona de Descarga.
Diagnóstico
El diagnóstico de la bronquiolitis es clínico. La mayoría de autores consideran una bronquiolitis sólo si es el primer episodio de dificultad respiratoria en un lactante, sobre todo si es época
epidémica. Debe diferenciarse de otras entidades (tabla V).
1. Pruebas complementarias generales (tabla VI) El hemograma suele ser normal o inespecífico.
Puede tener utilidad para detectar sobreinfección bacteriana (junto a VSG y PCR). La radiografía de tórax suele mostrar como dato más destacado una hiperinsuflación pulmonar. A menudo se
observan atelectasias laminares o segmentarias, infiltrados perihiliares y en ocasiones infiltrados intersticiales bilaterales. Excepcionalmente aparecen complicaciones como enfisema intersticial
o neumomediatino. A veces aparece hipercapnia, indicando gravedad.
2. Diagnóstico etiológico
La forma más rápida (2 horas) y simple es la detección del VRS en moco nasal por inmunofluorescencia directa. Debería utilizarse en todos los casos hospitalizados. También existen métodos parecidos para la detección de otros agentes de bronquiolitis, pero no son de uso frecuente. Las pruebas serológicas son poco sensibles.
Tratamiento
1. Tratamiento ambulatorio
Suele ser suficiente en las formas leves de bronquiolitis. Se basa fundamentalmente en las medidas de soporte, tales como la hidratación adecuada, tomas/comidas más pequeñas y más frecuentes,
lavados nasales con suero fisiológico y aspiración de secreciones, posición semiincorporada, fisioterapia respiratoria, ambiente tranquilo, evitar irritantes como el humo, etc.
2. Tratamiento hospitalario
Las formas moderadas y graves y las de presentación en niños de alto riesgo deben ser atendidas hospitalariamente (tablas VII y VIII), valorando otras medidas terapéuticas. Además de las medidas
generales comentadas, pueden ser necesarias la alimentación por sonda nasogástrica, o incluso la hidratación intravenosa si hay intolerancia digestiva o gran dificultad respiratoria. Deben
corregirse las alteraciones electrolíticas si existen.
Para saber más Descarga los PDF.
Envianos tus Artículos o Documentos que deses que aparezcan en nuestra web.| Repetaremos los derechos de Autor, si tu eres el propietario especificalo.
 EMF HTML Contact Form
EMF HTML Contact Form
Tienda Piel Sana
Ahora puedes comprar en nuestra pagina web, productos para mantener una piel sana y saludable. y reducir los efectos del envejecimiento.
😎 Envios Nacionales a toda Colombia 
✔ Contamos con metodos de pago PSE, Efecty, Tarjeta de Credito o Mercadopago
Abrir en Nueva Pestaña PielSana
CASOS CLINICOS
Hemos Mejorado la opcion de casos clinicos para que nuestros usuarios puedan interactuar de una manera mas facil, esperamos tu participacion, puedes invitar a amigos al debate..
😎 Para entrar solo coloca un nombre de usuario y listo.
✔ Para agregar un caso tienes que dar click en signo "+" donde dice tesis.
✔ Para comentar un caso solo seleccionalo y dale en el icono de comentario
✔ Si no estas deacuerdo con algo puedes colocar tu comentario en contras o de lo contrario en Pros

 Publicar Archivo
Publicar Archivo Reportar Links Dañado
Reportar Links Dañado Cursos Medicos
Cursos Medicos Revistas Medicas
Revistas Medicas Apps Medicas
Apps Medicas Home
Home Publicar
Publicar Tienda
Tienda Casos Clinicos Nuevo!
Casos Clinicos Nuevo!














Escribir comentario