Buscador
Dr. Kevin Sclteid
ANATOMÍA DEL ANILLO PELVIANO
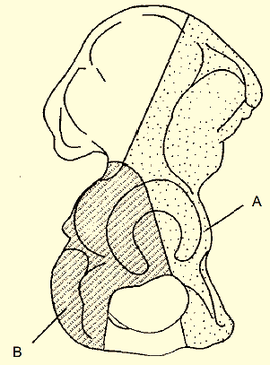
El anillo pelviano óseo consiste en dos huesos iliacos (coxales) (hemipelvis) y el sacro, que están unidos por una red ligamentosa intrincada. Cada hueso iliaco consiste en tres partes: ilion, isquion y pubis, que se fusionan en el acetábulo al madurar el esqueleto. La columna anterior, o columna ileopúbica, incluye la pared anterior del acetábulo, el ilion anterior, y la rama superior del pubis. La columna posterior, o columna ilioisquiática, incluye la pared posterior del acetábulo, y se extiende del ilion posteroinferior, en la escotadura ciática mayor, a la tuberosidad isquiática. Los puntos de referencia específicos de la columna anterior que son útiles durante la cirugía incluyen la espina iliaca anterosuperior, la espina iliaca anteroinferior, la línea iliopúbica, la eminencia iliopúbica y el tubérculo púbico. Los puntos de referencia de la columna posterior incluyen la escotadura ciática mayor, la escotadura ciática menor, la espina isquiática, y la tuberosidad isquiática.
Cada hueso iliaco se articula con el sacro por detrás, en la articulación sacroiliaca. Las articulaciones están cubiertas por cartílago hialino del lado sacro y fibrocartílago del lado iliaco. Toda la estabilidad de la articulación sacroiliaca deriva de los complejos de los ligamentos interóseos, sacroiliaco posterior y sacroiliaco anterior. El anillo pelviano anterior se une a la sínfisis del pubis, cubierta por cartílago, y se sujeta por un complejo fibroligamentoso envolvente. Dos ligamentos adicionales (sacroisquiáticos), el sacroespinoso y el sacrotuberoso, confieren estabilidad al anillo pelviano. Juntos, estos complejos ligamentosos resisten fuerzas verticales y rotatorios de cada hemipelvis. El reborde pelviano divide a la pelvis en superior (pelvis falsa) e inferior (pelvis verdadera). Las estructuras vasculares, neurológicas y genitourinarias, están situadas dentro y a lo largo de la pelvis interior, haciéndolas sensibles a lesiones durante roturas de la pelvis. La arteria iliaca común da origen a las arterias iliaca interna e iliaca externa. Las arterias glúteas superior e inferior, vesical y lumbosacra se originan todas en la arteria iliaca interna. El plexo venoso sacro es particularmente sensible a la lesión, y es difícil de controlar o embolizar.
El plexo lumbosacro, que incluye a la cuarta y quinta raíces de los nervios lumbares y sacros, está situado a lo largo de la porción anterior del sacro. En este plexo se originan los nervios ciático, glúteo y esplácnico. El nervio obturador tiene un trayecto a lo largo y por debajo del reborde pelviano para salir por el orificio del obturador. La vejiga urinaria, la uretra, y el recto son todos sensibles a punción o desgarro por espículas óseas, fuerzas de deslizamiento
y descompresión.
FRACTURAS Y LUXACIONES DE LA PELVIS
Clasificación
Las fracturas pelvianas han sido clasificadas previamente, de acuerdo con el mecanismo supuesto de la lesión, como por compresión lateral, compresión anteroposterior, deslizamiento vertical, y complejo. La clasificación AO más útil de Tile se basa únicamente en estabilidad pelviana y, por lo tanto, dicta mejor el tratamiento.
Las fracturas de tipo A son estables tanto verticalmente como rotatoriamente. No rompen verdaderamente el anillo pelviano como las fractura de tipo B y tipo C. Una fractura del ala iliaca que afecta la cresta, que no rompe la integridad del anillo pelviano, o una fractura sacra transversa aislada, son ejemplos de fracturas de tipo A. Los arrancamientos de la tuberosidad isquiática o de las espinas iliacas también son lesiones de tipo A.
Las fracturas de tipo B son verticalmente estables pero inestables en sentido rotatorio. Incluyen a las lesiones por compresión lateral y por compresión anteroposterior. La hemipelvis se rompe rotatoriamente, lo cual causa lesiones tanto anteriores como posteriores del anillo. Aunque estas lesiones pueden ser muy graves y causar una notable inestabilidad rotatoria en la hemipelvis, la hemipelvis no es verticalmente inestable y no se desplazará de manera vertical debido a las estructuras ligamentosas intactas.
Los dos subgrupos comunes de las lesiones de tipo B incluyen la lesión B, en "libro abierto" (Bl), con rotura anterior del anillo pelviano y de los ligamentos sacroiliacos anteriores. La hemipelvis es inestable a la rotación externa pero estable verticalmente debido a que los ligamentos sacroiliacos posteriores se encuentran intactos. El segundo grupo más común de lesiones B son las inestables a la rotación interna, e incluyen a las lesiones por "compresión lateral" (B2). La hemipelvis girada internamente rompe los ligamentos sacroiliacos posteriores y aplasta el anillo anterior (rama púbica). Los ligamentos sacroiliacos anteriores y los ligamentos sacroespinosos y sacroruberosos permanecen intactos. La hemipelvis rotatoria con frecuencia aplasta el saco anterior, o ala sacra. Los ligamentos intactos mantienen a la hemipelvis verticalmente estable. El anillo anterior y los ligamentos sacroiliacos posteriores rotos causan inestabilidad rotatoria interna
.
Las fracturas del tipo C son inestables verticalmente y, por lo tanto, rotatoriamente. Como en las fracturas de tipo B, el anillo pelviano anterior y posterior está roto. A diferencia de las fracturas de tipo B, se ha producido una rotura de huesos y ligamentos suficiente que permite que la hemipelvis se desplace verticalmente. La lesión posterior puede afectar al sacro, la articulación sacroiliaca, ilion posterior o cualquier combinación de estas estructuras. La lesión anterior puede afectar la sínfisis o las ramas isquiáticas y púbicas. Debido a las lesiones óseas y ligamentosas combinadas, estas fracturas-luxaciones pueden migrar verticalmente debido al tiro ejercido por los músculos del torso.





Diagnóstico y tratamiento inicial
Historia y examen físico
Siempre hay un antecedente de trauma significativo. Un examen físico inicial rápido incluye inspección de las heridas pelvianas, abdominales y perineales; desgarros rectales o vaginales que indican una fractura abierta; sangre en el meato uretral, que significa posible desgarro uretral; asimetría pelviana; movilidad de la cresta iliaca; malrotación de la extremidad inferior; discrepancia en la longitud de los miembros inferiores, y un examen neurológico y vascular centrado en las extremidades inferiores.
Examen radiográfico
De ordinario, una placa anteroposterior de la pelvis hace surgir sospecha de una rotura del anillo pelviano. Las vistas de los estrechos superior e inferior de la pelvis, y los estudios de tomografía axial por computadora (TAC) definen a la lesión posterior y, de esa forma, a la probable inestabilidad del anillo pelviano. Cuando estos estudios son confusos, la inestabilidad sospechada se documenta fluoroscópicamente mediante examen bajo anestesia.
Tratamiento inicial
Los pacientes estables desde el punto de vista hemodinámico se vigilan de cerca. La inestabilidad hemodinámica es una urgencia que pone en peligro la vida. A los individuos hemodinámicamente inestables se les aplica un traje con pantalones militares antichoque (PMAC) para aumentar la resistencia vascular periférica y disminuir el movimiento de la fractura por presión directa. No se indica el uso de los pantalones militares antichoque para otras indicaciones, aparte del transporte y estabilización inicial, debido a las complicaciones debidas a la inflación prolongada. La intervención inmediata de la pelvis hemorrágica, después de retirarse los pantalones militares antichoque, es la reducción rápida y fijación externa para taponar los vasos sanguíneos. De ordinario, la estabilización anterior del anillo, por sí sola, será suficiente para producir taponamiento de la hemorragia retroperitoneal, aun cuando hay inestabilidad vertical; no obstante, se agrega tracción esquelética para prevenir la migración vertical de la hemipelvis.
Si persiste la hemorragia, según lo indica la inestabilidad hemodinámica continua, se intenta practicar embolización arterial selectiva.
Las indicaciones para el control abierto de urgencia de la hemorragia o el taponamiento son infrecuentes: la fractura abierta y la incapacidad de controlar la hemorragia, la rotura de un vaso importante, no controlable con embolización, y la hemipelvectomía para salvar la vida.
Lesiones relacionadas
Las fracturas pelvianas de manera habitual se vinculan con lesiones del sistema vascular y el aparato genitourinario. Las lesiones Bl, inestables en rotación externa, tienen una incidencia mayor de lesiones vasculares relacionadas en comparación con las lesiones B2, inestables a la rotación interna. Las lesiones vasculares ponen en peligro la vida y deben tratarse de forma enérgica. Se requiere la evaluación rápida para descartar hemorragia torácica, intraperitoneal o externa, y para dirigir el tratamiento del paciente en situación extrema hacia el retroperitoneo y la fractura pelviana. Se supone que el enfermo hipovolémico con una fractura inestable del anillo pelviano, tiene una hemorragia retroperitoneal significativa debido a lesión del plexo venoso sacro, hemorragia de hueso fracturado, y lesiones arteriales graves o leves. Ante cualquier fractura pelviana, se sospechan lesiones genitourinarias, y son más comunes en las lesiones B2. La sangre en el meato uretral, las fracturas de las ramas isquiáticas y púbicas, y la próstata flotante en el examen rectal manifiestan lesión uretral. Un uretrograma retrógrado evalúa la presencia de un desgarro uretral previo con anterioridad a la cateterización de la vejiga. Un cistograma define si la vejiga se encuentra intacta.
Tratamiento definitivo
El objetivo del tratamiento temprano es la estabilización de la pelvis inestable. Esto se logra con más frecuencia por medio de la aplicación de un fijador externo anterior. En las fracturas rotatoriamente inestables (B), sólo se requiere estabilidad anterior mínima del anillo para convertir a un anillo pelviano inestable en una estructura estable. Las fracturas con compresión lateral desplazadas o notablemente inestables (B2) requieren sólo estabilización del anillo anterior. Con frecuencia se usa un fijador externo para girar externamente y reducir la hemipelvis con rotación interna. Las lesiones en libro abierto (Bl), con inestabilidad, en las vistas con esfuerzo, superior a 2.5 cm de disociación de la sínfisis o inestabilidad radiográfica y clínica notable, también requieren estabilización del anillo pelviano anterior. En los casos confusos, el examen con imágenes bajo anestesia general evaluará el grado de inestabilidad rotatoria. Un fijador externo o una placa en la sínfisis del pubis son suficientes para girar internamente y estabilizar la hemipelvis con rotación externa.
En las fracturas verticalmente inestables se requiere estabilización anterior y posterior. La estabilización anterior se logra en muchos casos con un fijador externo. Las indicaciones relativas para la fijación interna de la sínfisis del pubis rota, o las fracturas de la rama del pubis, incluyen exposición del área para laparotomía o reparación de la vejiga, una fractura acetabular estabilizada con una placa en la columna anterior, que puede continuarse a través de la sínfisis del pubis, y cuando los clavos del fijador externo violarían la incisión quirúrgica acetabular, aumentando de esa forma la probabilidad de infección posoperatoria. La técnica de fijación externa sigue muchas de las directrices establecidas para el uso de fijador externo en los huesos largos. Se colocan dos o tres clavos, de por lo menos 5 mm de diámetro, en cada hemipelvis. El aumento en el espaciamiento de los clavos mejora la estabilidad.
Los sistemas de fijador externo que no requieren colocación de clavos paralela hacen posible dar formación angular individual a los clavos para lograr un posicionamiento óptimo. La forma de las alas iliacas constituye un desafío para la inserción de los clavos entre las dos tablas corticales. Los clavos se colocan a través de incisiones horizontales pequeñas sobre la cresta iliaca. El punto inicial para el primer clavo es a 2 cm por detrás de la espina iliaca anterosuperior. El segundo clavo se inserta en el tubérculo iliaco ancho, a 6 a 10 cm por detrás del primer clavo. Se taladra un orificio en la corteza de la cresta únicamente, y los clavos se insertan manualmente con un manguito manual en T. Puede usarse imagen con vistas tangenciales para asegurar que los clavos permanecen entre las tablas corticales. La dirección de cada clavo hacia el recto proporciona un punto de referencia inicial mental tridimensional para la colocación del clavo dentro de las tablas corticales. La profundidad máxima del clavo, con su punta terminando en el ilion, inmediatamente por encima del acetábulo, permite la mayor estabilidad y longevidad del clavo. La rotación de la fluoroscopia en direcciones distintas permite obtener vistas tangenciales de cada clavo, lo cual hace posible verificar la colocación entre las tablas corticales. Se fija a los clavos una armazón cuadrilateral simple, la pelvis se reduce por manipulación bajo fluoroscopia, y la armazón se tensa para mantener la reducción.
La técnica de reducción abierta y fijación interna del anillo pelviano anterior comprende una incisión horizontal de Pfannenstiel o laparotomía vertical. Dos placas anteriores orientadas a 90 grados entre sí son mucho más estables que una placa única. Una sonda de Foley en la vejiga urinaria no sólo la descomprime, sino también actúa como un punto de referencia fácilmente palpable para localización vesical.
No hay construcciones fijadoras externas ni fijación interna anterior que por sí solas proporcionen suficiente estabilidad para mantener la reducción de una fractura verticalmente inestable. Por lo tanto, cuando se presenta una inestabilidad vertical debe estabilizarse el anillo posterior. Esto se puede realizar de manera aguda en un paciente estable, o retrasarse hasta que el individuo se estabiliza. Debe aplicarse fracción cuando hay retraso en la fijación posterior. Han evolucionado varias técnicas de fijación posterior, y su uso depende de la localización de la lesión posterior y la experiencia del cirujano. Las fracturas iliacas posteriores se estabilizan mediante el uso de técnicas estándar de aplicación de placas. La fractura se comprime con tirafondos y se aplica una placa de neutralización. El acceso es anterior, a través de una incisión en la cresta iliaca, exponiendo la tabla interior, o posterior, con el paciente en decúbito lateral o posición prona. La exposición de la fractura iliaca más lateral es más fácil por medio de un acceso pelviano interior. Las fracturas iliacas posteriores se exponen más fácilmente a través de un acceso posterior, en especial en el paciente obeso.
La estabilización de la articulación sacroiliaca se logra con mayor frecuencia mediante tornillos iliosacros colocados percutáneamente, bajo guía de imágenes. En manos expertas es suficiente la aplicación de un tornillo, y de ordinario de dos, en S1 o S1 y S2. También puede aplicarse una placa iliosacra anterior cuando ofrece ciertas ventajas en un caso dado. Las barras sacras se usan raramente.
La mayoría de los pacientes que se presentan para fijación posterior retrasada, ha tenido un fijador externo colocado en la admisión o durante la reanimación. Puede ser necesario desprender el fijador externo para permitir movilidad de la hemipelvis para la reducción anatómica. Después de obtener la reducción posterior anatómica, se fija de nuevo al fijador. La fijación anterior con placas de dos o tres orificios ha sido usada con éxito por muchos años. La estabilidad de la fijación aumenta con el uso de dos placas. Esto es importante cuando sólo hay espacio para un tornillo del lado sacro debido a la proximidad de la raíz del nervio L5. Ocasionalmente, se realiza un acceso posterior a la articulación sacroiliaca. El acceso posterior se utiliza de manera regular cuando hay presente un fragmento iliaco grande y está fijo al sacro por los ligamentos iliolumbar e iliosacro. La exposición directa de este fragmento facilita su reducción y fijación.
La ventaja de los tirafondos iliosacros percutáneos es la fijación directa del ilion al sacro. Las desventajas incluyen lesiones neurológicas yatrógenas potenciales por penetración del tornillo en los orificios sacros o conducto vertebral, y violación de la propia articulación sacroiliaca con ellos. Se insertan dos tornillos canutados de diámetro grande del ilion posterolateral al interior del cuerpo de S1 o ala sacra. Se usan arandelas o placas pequeñas para prevenir la migración de la cabeza del tornillo a través del ilion, y el tornillo se aprieta. La técnica requiere observación clara mediante el uso de intensificación de imagen. La posición del paciente puede permitir un espacio suficiente debajo de la mesa para obtener vistas del estrecho superior, el estrecho inferior y los laterales con el fluoroscopio.
Cuando hay una observación inadecuada de los agujeros sacros en la vista del estrecho inferior de la pelvis, debido a la obesidad o gas intestinal, se usan métodos alternativos de fijación, o el procedimiento se retrasa hasta que se puede preparar de forma adecuada al intestino. En la vista del estrecho superior de la pelvis, se desvía ligeramente el ángulo del clavo por delante para pasar a través del vestíbulo del ala sacra a un ángulo perpendicular. La punta de la guía del clavo se coloca en el tercio anterior del cuerpo de S1 para mantener la distancia máxima entre éste y el conducto vertebral sacro. En la vista del estrecho inferior, el clavo guía debe desviarse angularmente de forma leve en dirección cefálica terminando en la mitad superior del cuerpo de la S1. Se realiza una verificación final con una vista lateral verdadera para asegurar la colocación adecuada del clavo guía.
Las fracturas sacras se estabilizan in situ con la técnica del tornillo iliosacro percutáneo descrita para las articulaciones sacroiliacas. Los problemas que son propios de las fracturas sacras incluyen la pérdida de los puntos de referencia de los orificios de manera secundaria al patrón de la fractura y al aplastamiento del nervio interpuesto entre los fragmentos del hueso, mientras los tornillos están apretándose. Cuando no se logra reducción anatómica de la fractura sacra mediante métodos cerrados, se utiliza un procedimiento posterior abierto y percutáneo combinado. El paciente se coloca en posición prona y se expone el sacro a través de una incisión longitudinal posterior. La fractura se reduce y los nervios se descomprimen. Con ayuda de fluoroscopia se colocan tornillos iliosacros percutáñeos. Aun con un acceso directo al sacro, o a la articulación sacroiliaca posteriormente, no se requiere exposición exterior del ilion posterior para colocar tornillos percutáneos. Esto ayudará a prevenir la rotura posterior de la herida.
Complicaciones
Las complicaciones incluyen artritis postraumática de la articulación sacroiliaca, mala unión sintomática, que da lugar a discrepancia en la longitud de los miembros inferiores, malrotación, y síntomas neurológicos causados por inflamación y atrapamiento de raíces nerviosas lumbares y sacras. La artritis de la articulación sacroiliaca se trata irúcialmente de forma conservadora, y con artrodesis en caso necesario. La mala unión sintomática se trata con elevación de zapato y modificación de la marcha. En ocasiones, se indica osteotomía correctiva. La neuritis se trata con antiinflamatorios no esferoides, neurolépticos y, ocasionalmente, descompresión del nervio.
Envianos tus Artículos o Documentos que deses que aparezcan en nuestra web.| Repetaremos los derechos de Autor, si tu eres el propietario especificalo.
 EMF HTML Contact Form
EMF HTML Contact Form
Tienda Piel Sana
Ahora puedes comprar en nuestra pagina web, productos para mantener una piel sana y saludable. y reducir los efectos del envejecimiento.
😎 Envios Nacionales a toda Colombia 
✔ Contamos con metodos de pago PSE, Efecty, Tarjeta de Credito o Mercadopago
Abrir en Nueva Pestaña PielSana
CASOS CLINICOS
Hemos Mejorado la opcion de casos clinicos para que nuestros usuarios puedan interactuar de una manera mas facil, esperamos tu participacion, puedes invitar a amigos al debate..
😎 Para entrar solo coloca un nombre de usuario y listo.
✔ Para agregar un caso tienes que dar click en signo "+" donde dice tesis.
✔ Para comentar un caso solo seleccionalo y dale en el icono de comentario
✔ Si no estas deacuerdo con algo puedes colocar tu comentario en contras o de lo contrario en Pros

 Publicar Archivo
Publicar Archivo Reportar Links Dañado
Reportar Links Dañado Cursos Medicos
Cursos Medicos Revistas Medicas
Revistas Medicas Apps Medicas
Apps Medicas Home
Home Publicar
Publicar Tienda
Tienda Casos Clinicos Nuevo!
Casos Clinicos Nuevo!
Escribir comentario