Buscador
Enfermedad de Alagille (displasia arteriohepática)
André Morales Martínez,Carlos Alfredo Mena Cedillos, Jaime Nieto Zermeño, Verónica Morán Barroso,Salvador Villalpando Carrión, Silvia Ramírez Dovala
El síndrome de Alagille (SA) está variablemente caracterizado por colestasis crónica debido a escasez de conductos biliares intrahepáticos, estenosis arterial pulmonar
periférica, anomalías en la segmentación vertebral, facies característica, anomalías en el segmento anterior/embriotoxon posterior, retinosis pigmentaria y riñones displásicos. La prevalencia es
de aproximadamente 1/70.000. La enfermedad se puede manifestar con ictericia prolongada debido a hiperbilirrubinemia conjugada y/o signos y síntomas cardiacos en recién nacidos. Entre las
anomalías cardiacas se incluyen atresia o estenosis pulmonar, defectos del septo atrial y/o ventricular, tetralogía de Fallot y ductus arterioso evidente (consulte estos términos). La colestasis
se manifiesta mediante hiperbilirrubinemia conjugada, hepatoesplenomegalia, hipercolesterolemia, hipertrigliceridemia y coagulopatía. Puede presentarse prurito y xantomas. Entre las anomalías
menores se incluyen hemivértebras en mariposa (aproximadamente el 50% de casos) y acortamiento de radio, ulna y falanges. Los rasgos faciales característicos, si están presentes, son en general
evidentes desde la infancia e incluyen frente prominente, ojos hundidos, fisuras palpebrales oblicuas ascendentes, hipertelorismo, raíz nasal plana y mentón prominente. Entre las anomalías
oftálmicas se incluyen embriotoxon posterior (en un 75% de los casos), anomalía de Axenfeld (consulte este término), retinosis pigmentaria, y anomalías papilares y del disco óptico. Manifiestan
retraso del crecimiento, malabsorción de grasas (puede producirse raquitismo) y, en ocasiones, retraso del desarrollo. Los pacientes pueden presentar riñones pequeños y displásicos (comunes en SA
tipo 2), e hipotiroidismo. El SA normalmente está causado por mutaciones en el gen JAG1 (20p12) (SA tipo 1) que codifica un ligando de la ruta de señalización Notch. El SA tipo 2 está
causado por mutaciones en el gen NOTCH2 (1p12). La transmisión es autosómica dominante, pero son comunes una penetrancia reducida (hasta el 50% de los casos) y un mosaicismo somático
(~8%). El diagnóstico se basa en el cuadro clínico y la biopsia del hígado que revela colestasis crónica y escasez de conductos biliares interlobulares. El diagnóstico por imágenes
(ultrasonografía abdominal, colangiografía) ayuda a identificar la anatomía biliar. Debe realizarse un diagnóstico sistemático de anomalías oftálmicas, esqueléticas, vasculares y endocrinas
(tiroides). El diagnóstico puede confirmarse por secuenciación del ADN. El diagnóstico diferencial incluye atresia biliar, fibrosis hepática congénita, fibrosis quística, ictericia neonatal,
enfermedad renal poliquística, colestasis intrahepática familiar progresiva y tirosinemia (consulte estos términos). Si se ha identificado una mutación patogénica, puede realizarse un diagnóstico
genético prenatal por análisis de ADN a partir de vellosidades coriales o cultivo de amniocitos. De lo contrario, una ecografía fetal detallada puede identificar anomalías cardiacas y/o renales
si las hubiera. El tratamiento no es específico e incluye dietas de alto contenido en carbohidratos y triglicéridos de cadena media-larga, con suplemento vitamínico. El prurito puede reducirse
mediante colestiramina o rifampicina. Puede que sea necesario realizar un trasplante de hígado en pacientes con enfermedad refractaria. Puede que se requieran procedimientos cardiacos o
vasculares en lesiones sintomáticas significativas. El pronóstico normalmente es favorable, pero pueden producirse complicaciones como cirrosis, hemorragia varicosa, ascitis refractaria y
peronitis bacteriana espontánea. La enfermedad normalmente se estabiliza entre los 4 y los 10 años. Cuando se padece insuficiencia y/o lesiones cardiacas, se incrementa el riesgo
mortalidad.
El síndrome de Alagille (SA) o displasia arteriohepática congénita es una forma sindromática de colestasis crónica por hipoplasia de vías biliares intrahepáticas, que se asocia a malformaciones congénitas extrahepáticas en niños con un fenotipo peculiar. Presenta un patrón de herencia autosómico dominante de expresión variable, por alteraciones del gen JAG1 en el locus 20p12.2. Desde su descripción, en 1969, por Alagille y colaboradores, ha sido reportado como la causa más común de colestasis crónica en occidente. Clásicamente, el diagnóstico se basa en los hallazgos histopatológicos, que son la escasez de conductos biliares interlobulillares y tres a cinco de los criterios mayores: colestasis crónica, cardiopatía, anomalías esqueléticas, oculares y fenotipo característico. El SA es un padecimiento poco frecuente que se presenta en uno de cada 70,000 a 100,000 recién nacidos, sin preferencia de género. Algunos casos se han asociado a la deleción en el cromosoma 20p, otros a mutaciones de novo.
Manifestaciones clínicas del síndrome de Alagille
El objetivo de esta revisión fue evaluar las manifestaciones clínicas del SA, que son prácticamente específicas de esta enfermedad y, en general, poco consideradas dentro del abordaje diagnóstico. Si bien se le resta importancia a lo que es un elemento de apoyo relevante ante la gran gama de formas clínicas de esta enfermedad, la sumatoria de estos elementos es la clave para dar al clínico la sospecha diagnóstica, y con ello el inicio temprano del estudio y manejo de esta entidad, para mejorar el pronóstico y calidad de vida del paciente.
Las manifestaciones cutáneas pueden ser consideradas como la expresión de las diferentes alteraciones internas del SA. Se presentan desde el nacimiento, como los pliegues interdigitales extranumerarios y la facies característica. Generalmente les siguen otras manifestaciones, como la ictericia, el prurito, la liquenificación y los xantomas.Después se presentan las alteraciones secundarias a la afección vascular y a la desnutrición, motivos por los que surge la inquietud de la familia por solicitar atención médica. Ante lo poco frecuente de esta patología, los síntomas podrían pasar por otra condición, diferente o transitoria (Cuadro 1).
Las manifestaciones clínicas de todas las afecciones hepáticas son principalmente cutáneas. La obstrucción o pseudobstrucción prolongada de las vía biliares determina la acumulación de colesterol en el suero. Se trata de colesterol no esterificado en su mayor parte, que estimula la formación de una lipoproteína anormal o lipoproteína X. La hipercolesterolemia prolongada conduce a la formación de xantomas planos, xantelasmas y xantomas tuberosos, que pudieran confundirse con otras condiciones dermatológicas. Además de la ictericia fuera del rango fisiológico (Figura 1), la acumulación de bilis condiciona un incremento de pruritógenos en el plasma. Son producidos en el hígado y excretados bajo condiciones fisiológicas, lo que conduce al incremento en los niveles opioides endógenos que finalmente inducen prurito. Este ha sido mencionado como el más severo de los síntomas en el SA. Incluso, debido a la molestia e incomodidad que genera para el paciente, llega a ser criterio para trasplante hepático en situaciones específicas. También se han mencionado como manifestaciones del SA, la xerosis, excoriaciones, telangiectasias,red venosa colateral (Figura 2), eritema palmar, alopecia, linfedema y queratodermias.
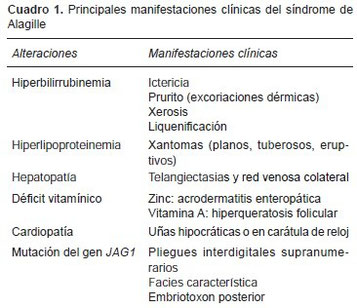
Con respecto a la dermatosis más representativa de esta entidad, García y colaboradores realizaron un estudio en el cual encontraron que 7 de 38 pacientes (29%) presentaron xantomas diseminados. Esto es similar a lo que se ha reportado en la literatura (entre 28 y 45%). Los xantomas se originan a partir de la colestasis crónica y la hipercolesterolemia, aunque no siempre se han relacionado los niveles elevados de colesterol a la aparición de dichas lesiones. Los xantomas también pueden observarse en los pabellones auriculares, la nuca, las superficies extensoras de los dedos, palmas, plantas, fosa poplítea, áreas inguinales, glúteos, codos y rodillas (Figura 3).
La edad más temprana de presentación del SA fue a los 10 meses, incrementando la severidad de acuerdo con el grado y la duración de la colestasis. Se han observado algunas peculiaridades de los xantomas: son confluentes en codos y rodillas, y debido al intenso prurito,se encuentra la presencia de liquenificación, excoriación y eczema. Su aparición advierte la necesidad de un trasplante hepático en más de 90% de los pacientes que los presentan debido a la progresión de la disfunción hacia la falla hepática. Tienden a desaparecer a la par de la disminución de los niveles séricos de colesterol, y con
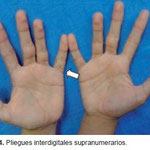
mayor rapidez después del trasplante hepático, después del cual se observa una mejoría dramática del prurito y de las lesiones cutáneas. En el estudio realizado por Kamath y colaboradores, se reporta la presencia de pliegues interdigitales supranumerarios en 35% de la población de pacientes con diagnóstico de SA en el 2002. Esta presencia se asoció con una mutación del gen JAG1, aunque aún no es clara su función en el desarrollo normal de esta región (Figura 4). La identificación de las dermatosis presentadas en forma aislada es de gran importancia, tanto para la sospecha diagnóstica del SA como para otras causas de colestasis, de acuerdo con la edad y el resto del marco clínico en que se presente. Sin embargo, la asociación con los demás datos clínicos mencionados orienta fuertemente hacia el diagnóstico del síndrome. La pronta identificación del SA ayudará a prevenir situaciones adversas que ponen en riesgo la vida del paciente, evitando así la morbilidad y, en gran medida, el uso de tratamientos que no resuelven ni mejoran la etiopatogenia específica.
El pronóstico de esta enfermedad está determinado por la alteración vascular asociada (Figura 5) y la degeneración producida por la colestasis, así como por los altos niveles de colesterol, además del riesgo de insuficiencia hepática y renal, que dan la pauta para establecer la gravedad del problema. En algunos de estos pacientes, la enfermedad degenera en hepatopatía terminal, por lo que requieren un trasplante hepático urgente. Otros pacientes mueren de forma temprana por infecciones o por afecciones cardiacas. El manejo de los pacientes con SA debe enfocarse en la corrección de las complicaciones de los sistemas afectados. Es de gran utilidad contar con el mayor número de herramientas diagnósticas que apoyen al médico tratante a inferir las diferentes complicaciones que el síndrome conlleva, para identificarlas desde etapas tempranas. De esta manera, se puede retrasar e, incluso, evitar la presentación de muchas de ellas, además de dar una mejor calidad de vida al paciente. También es fundamental proporcionar el adecuado consejo genético a los padres.
Características clínicas del síndrome de Alagille
El SA expresa anormalidades hepáticas, esqueléticas, renales, oculares y faciales, por lo que existen criterios mayores y menores para establecer el diagnóstico. Estos se señalan a continuación.
Criterios mayores
• Colestasis crónica. Está asociada a pausicidad ductal
(más de la mitad de espacios porta sin ductos biliares) o ausencia de ductos biliares intrahepáticos reportados en la biopsia hepática, y se acompaña de prurito e hipercolesterolemia
• Facies característica. Con hipertelorismo, frente amplia, mentón prominente, ojos hundidos, nariz
bulbosa en silla o recta
• Anomalías vertebrales. Vértebras en mariposa, principalmente en el segmento torácico
• Embriotoxon ocular posterior. Se trata de una prominencia de la línea de Schwalbe que marca la terminación periférica de la membrana de Descement. Esta presente hasta en 90% de los casos. Con menor frecuencia se encuentra exotropia. Es también criterio diagnóstico la presencia de pupila ectópica, banda queratósica y alteraciones del cristalino. Se sabe que el embriotoxon posterior puede presentarse como un rasgo autosómico dominante aislado; sin embargo, asociado al síndrome colestásico, da la pauta para sospechar de SA
• Cardiopatía congénita. La alteración más común es la estenosis arterial pulmonar periférica y, con menor frecuencia, la tetralogía de Fallot (7-9%), la persistencia del conducto arterioso, la comunicación interventricular, la comunicación interauricular, la atresia pulmonar y la coartación aórtica. Además, se han incluido algunas anomalías vasculares sistémicas como la estenosis de la arteria renal o carotidea.
Criterios menores
• Xantomas secundarios a colestasis (por niveles de colesterol mayores a 500 mg/dl). Están localizados primordialmente en zonas de extensión, dedos, palmas,cuello, región inguinal y hueco poplíteo
• Peso y talla bajos para la edad, infecciones pulmonares recurrentes, insuficiencia pancreática (la cual debe ser sospechada ante cuadros diarreicos), hipotiroidismo, hipogonadismo, pubertad retrasada, retraso del desarrollo y voz atiplada-ronca
• Anomalías vasculares como la enfermedad de Moyamoya,alteraciones de los radicales venosos portales intrahepáticos y anomalías vasculares cerebrales con riesgo de hemorragia intracraneal.
• Alteraciones neurológicas como neuropatía periférica secundaria a déficit de vitamina E.
• Alteraciones renales como nefrolitiasis, defectos en la concentración de orina, hipoplasia, duplicidad, quistes, riñón único, pelvis bífida, riñón ectópico, insuficiencia renal y nefropatía túbulo intersticial
• Anteriormente, se consideraba que estos pacientes presentaban retraso mental; sin embrago, ahora se sospecha que las deficiencias vitamínicas, en particular de vitamina E, sean la causa de esta situación
clínica, ya que la mayoría de estos pacientes conservan
una inteligencia normal
• El diagnóstico definitivo se establece con base en la biopsia hepática, cuando se encuentra un mínimo de 20 espacios porta y una relación entre el número de conductos biliares y de espacios porta menor de 0.4 (valores normales de 0.9 a 1.8). También, se puede
detectar fibrosis en grado variable.
• El análisis molecular permite detectar mutaciones en
la secuencia del gen JAG1.
No todos los pacientes con SA muestran todas las características ya mencionadas, aún las clásicas; hay algunos que inicialmente no presentan ictericia, ni ascitis ni xantomas. Esto dificulta y retrasa por años la sospecha diagnóstica, por lo que incrementa la morbimortalidad del padecimiento.




Envianos tus Artículos o Documentos que deses que aparezcan en nuestra web.| Repetaremos los derechos de Autor, si tu eres el propietario especificalo.
 EMF HTML Contact Form
EMF HTML Contact Form
Tienda Piel Sana
Ahora puedes comprar en nuestra pagina web, productos para mantener una piel sana y saludable. y reducir los efectos del envejecimiento.
😎 Envios Nacionales a toda Colombia 
✔ Contamos con metodos de pago PSE, Efecty, Tarjeta de Credito o Mercadopago
Abrir en Nueva Pestaña PielSana
CASOS CLINICOS
Hemos Mejorado la opcion de casos clinicos para que nuestros usuarios puedan interactuar de una manera mas facil, esperamos tu participacion, puedes invitar a amigos al debate..
😎 Para entrar solo coloca un nombre de usuario y listo.
✔ Para agregar un caso tienes que dar click en signo "+" donde dice tesis.
✔ Para comentar un caso solo seleccionalo y dale en el icono de comentario
✔ Si no estas deacuerdo con algo puedes colocar tu comentario en contras o de lo contrario en Pros

 Publicar Archivo
Publicar Archivo Reportar Links Dañado
Reportar Links Dañado Cursos Medicos
Cursos Medicos Revistas Medicas
Revistas Medicas Apps Medicas
Apps Medicas Home
Home Publicar
Publicar Tienda
Tienda Casos Clinicos Nuevo!
Casos Clinicos Nuevo!


Escribir comentario