Buscador

Laxvrence C Lenke Michael F. O'Brien Keitli H. Bridzvell
Fracturas y luxaciones de la columna vertebral
Los traumas vertebrales incluyen lesiones que se producen en el esqueleto axil desde la unión occipitocervical hasta el cóccix. La clasificación anatómica del trauma vertebral se divide en lesiones cervicales superiores, cervicales subaxiles, torácicas y lumbares, y sacras. La fisiopatología del trauma vertebral y la evaluación inicial de un paciente con sospecha de lesión raquídea son similares para todos los pacientes.
Cuando se presenta una lesión vertebral, las preguntas clave incluyen: ¿Cuál es mecanismo de la lesión? ¿Hay otras lesiones, con inclusión de lesiones que ponen en peligro la vida? ¿Cuáles son las estructuras anatómicas lesionadas de la columna vertebral? ¿Hay un daño neurológico presente o inminente? ¿Puede funcionar la columna vertebral como una columna que sostiene pesos? ¿Cuál es el mejor método de tratamiento (operatorio o no operatorio) de una fractura particular? La decisión más importante al principio consiste en definir si el tratamiento definitivo será operatorio o no operatorio.
ANATOMÍA
La función de la columna vertebral, como columna de soporte, se divide en cuatro segmentos anatómicos: cervical, torácico, lumbar y sacrococcígeo. Normalmente estos segmentos se alinean de manera lineal en el plano coronal o frontal. Sin embargo, en el plano sagital hay aproximadamente 25 grados de lordosis cervical, 35 grados de cifosis torácica, y aproximadamente 50 grados de lordosis lumbar, lo cual permite de esa forma que el cráneo se alinee directamente sobre la porción media de la parte superior del sacro.
La anatomía transversal de la columna vertebral se organiza en tres columnas (fig. 15-1). La columna anterior consiste en el ligamento longitudinal anterior, la mitad anterior del cuerpo vertebral, el anillo fibroso y el disco. La columna media consiste en la mitad posterior del cuerpo vertebral, el anillo, el disco y el ligamento longitudinal posterior. La columna posterior incluye las articulaciones de faceta, el ligamento amarillo, los elementos posteriores, y los ligamentos intercomunicantes. La teoría de las tres columnas de la columna vertebral produce un sistema de clasificación básica de las lesiones vertebrales. Por lo tanto, estas lesiones se clasifican en cuatro categorías distintas dependiendo de la columna o columnas específicas lesionadas: fracturas por compresión, fracturas por estallamiento, lesiones por flexión-distracción del tipo del cinturón de seguridad, y fracturas- luxaciones (cuadro 15-1). Las fracturas por compresión se caracterizan por la falla de la columna anterior bajo compresión, con columnas media y posterior intactas. Cuando las columnas anterior y media fallan bajo fuerzas de carga axil, se produce una fractura por estallamiento. La distracción de la columna media y posterior causa una lesión deflexión-distracción del tipo del cinturón de seguridad. Las fracturas-luxaciones se caracterizan por afección de las tres columnas en compresión, distracción, rotación o deslizamiento, o varias de estas cosas.
Aunque la teoría de las tres columnas de la columna vertebral proporciona un modelo excelente para distribuir los segmentos vertebrales individuales lesionados, es esencial evaluar la estabilidad estructural completa de la columna. Por ejemplo, las lesiones por compresión de la columna anterior o media, o ambas, pueden causar cifosis. Como las lesiones vertebrales son el resultado de una combinación de varias fuerzas que actúan sobre la columna vertebral, con inclusión de compresión, distracción, carga axil, rotación, torsión o deslizamiento, se da atención cuidadosa a la alineación en los planos coronal y sagital para identificar subluxaciones o luxaciones potenciales de la columna vertebral.
Anatomía ósea
La columna cervical está constituida por las siete primeras vértebras y conecta al cráneo con la columna torácica. La columna cervical actúa protegiendo la médula espinal de las raíces nerviosas, dando soporte al mismo tiempo al cráneo, y permitiendo la flexibilidad en la posición de la cabeza. Aproximadamente la mitad de la flexión-extensión del cuello se produce entre la base del cráneo y Cl. De forma similar, la mitad de la rotación de la cabeza sobre el cuello se realiza en la articulación Cl a C2. Los movimientos restantes de flexión, extensión, rotación y flexión lateral se producen entre las articulaciones C2 a TI. El atlas (Cl) y el axis (C2) difieren notablemente en estructura de las cinco vértebras cervicales inferiores (C3 a C7). El atlas es singular entre las vértebras, ya que no tiene cuerpo vertebral sino un arco anterior grueso con dos masas laterales voluminosas y un arco posterior delgado. El axis tiene la apófisis odontoides, o diente, que es el resto fusionado del cuerpo de la primera vértebra cervical. La apófisis odontoides está situada en posición cefálica del cuerpo de la C2, y descansa inmediatamente por detrás del arco anterior del atlas, donde se sujeta estrechamente por medio de ligamentos. Las vértebras cervicales inferiores restantes (C3 a C7) tienen cuerpos vertebrales pequeños que son convexos en la superficie superior y cóncavos en la inferior. Originándose anterolateralmente de los cuerpos, se encuentran las apófisis transversas que tienen tubérculos tanto anterior como posterior.
El orificio transverso está situado entre el tubérculo posterior y la parte lateral del cuerpo vertebral. La arteria vertebral pasa a través de este edificio, penetrando en C6 y saliendo en C2. Las raíces nerviosas de salida pasan inmediatamente por detrás de las arterias vertebrales al nivel del espacio del disco. Por detrás de los orificios vertebrales se encuentran las masas laterales que constituyen la porción de hueso entre las facetas superior e inferior. Las masas laterales son estructuras anatómicas importantes para la colocación de tornillos en los procedimientos posteriores de aplicación de placa de la columna cervical.
Las articulaciones de las facetas cervicales están orientadas más en un plano horizontal que vertical, con la faceta superior colocada por delante de la faceta inferior del nivel situado por encima. Esto permite una cantidad grande de flexión y extensión del cuello, pero limita la flexión lateral. El resto de los elementos posteriores de la columna cervical incluye las láminas y las apófisis espinosas, que son superiores y mediales a las articulaciones de las facetas y las masas laterales. Hay 12 vértebras en la columna torácica. Las características diferenciales de las vértebras torácicas son los pedículos delgados que conectan al cuerpo vertebral con los elementos posteriores, las apófisis transversas que se proyectan superolateralmente desde la parte posterior del pedículo, y que son de tamaño mayor que las apófisis transversas cervicales, y la superficie ventral de las apófisis transversas que tiene una articulación costal. La columna torácica es una columna más rígida que la columna cervical y lumbar debido a la caja torácica. Como en la columna cervical, las facetas de la columna torácica están orientadas en plano coronal, con la faceta superior anterior a la faceta inferior. En la unión toracolumbar, las articulaciones de la faceta cambian gradualmente de una orientación coronal a una más sagital.
Las vértebras de la columna lumbar son más grandes que las vértebras cervicales o torácicas. Los pedículos son más amplios y anchos, ya que de ordinario son capaces de aceptar tornillos de hueso. Las articulaciones de las facetas se encuentran orientadas sagitalmente, con la faceta inferior del segmento de arriba medial a la faceta superior del segmento situado por debajo. Las apófisis transversas hacen proyección recta lateralmente desde las facetas superiores, y son muy grandes. Los elementos posteriores (láminas y apófisis espinosas) también son mayores en la columna lumbar. El sacro y el cóccix se encuentran normalmente fusionados, y fijan el esqueleto axil a la pelvis por la articulación sacroiliaca, los ligamentos sacrotuberosos y los ligamentos sacroespinosos.
Anatomía ligamentosa
Los ligamentos de la columna vertebral dan soporte a las estructuras óseas. Se hace distinción entre los que dan apoyo a las columnas anterior y media, y los que estabilizan la columna posterior. Los estabilizadores de las columnas anterior y media son el ligamento longitudinal anterior y el ligamento longitudinal posterior. Estos ligamentos se extienden a lo largo de toda la columna vertebral y se insertan en los cuerpos vertebrales. Son los estabilizadores principales de los cuerpos vertebrales y discos durante la flexión y la extensión. El ligamento longitudinal anterior está fijo de cerca al disco intervertebral, y tiene una estructura similar a un listón. El ligamento longitudinal posterior es más ancho en la columna cervical posterior y se estrecha al continuar caudalmente. Se adelgaza sobre los cuerpos vertebrales y se engruesa sobre los discos intervertebrales. Las estructuras ligamentosas que estabilizan la columna posterior incluyen el ligamento supraespinoso, el ligamento interespinoso, la cápsula de la faceta articular, y el ligamento amarillo. El ligamento amarillo se extiende desde el borde superior de la lámina caudal a la superficie ventral de la lámina cefálica. Hay ligamentos derechos e izquierdos separados por una fisura pequeña que se funde con los ligamentos interespinosos en sentido posterior y medial, y con las cápsulas fibrosas de las facetas lateralmente. Los ligamentos posteriores son estabilizadores durante la flexión.
Las estructuras ligamentosas de la columna cervical superior son singulares. La apófisis odontoides se mantiene ajustadamente contra la pared posterior del arco anterior del atlas por el ligamento transverso. Se obtiene estabilidad adicional por el ligamento apical y el par de ligamentos alares, que se extienden hacia arriba de la apófisis odontoides al borde anterior del agujero occipital.
Esto permite rotación de Cl sobre C2, pero evita la traslación posterior de la apófisis odontoides dentro del anillo del atlas, que colocaría a la médula espinal en riesgo. Los discos intervertebrales son estructuras complejas formadas por un anillo fibroso exterior y un núcleo pulposo interior. El anillo fibroso es una estructura laminada constituida por fibras colágenas que están orientadas a 30 grados del nivel horizontal. Las capas interiores están fijas a las placas terminales cartilaginosas, mientras que las fibras exteriores se encuentran firmemente fijas a los cuerpos vertebrales óseos. El anillo rodea y contiene al núcleo pulposo, una matriz de proteína, glucosaminoglicanos, y agua. Es posible que la lesión del disco intervertebral no sea tan obvia en la radiografía convencional, pero debe considerarse cuando se evalúan estabilidad vertebral general y el deterioro neurológico potencial. La imagen por resonancia magnética (IRM) permite la observación directa del disco intervertebral.
BIOMECANICA
En la proyección sagital, la columna vertebral está constituida por tres curvas suaves: lordosis cervical, cifosis torácica, y lordosis lumbar, con una transición suave entre ellas. El centro de gravedad para por delante de la columna media torácica, en un punto apenas posterior a la columna media lumbar antes de hacer intersección con la porción superior del sacro. Esto implica que la mayor parte de la columna vertebral experimenta fuerzas de compresión anteriormente, a través de los cuerpos vertebrales, y fuerzas tensiles por medio de los elementos posteriores y los ligamentos. La distribución de materiales y sus propiedades igualan la función de la columna vertebral. Los cuerpos vertebrales se encuentran bien equipados para sostener cargas compresivas; en su mayor parte están constituidos por hueso esponjoso. El hueso esponjoso es el componente primario para la carga de pesos de los cuerpos vertebrales en compresión. La eliminación de la corteza del cuerpo vertebral reduce su fuerza a sólo 10%. El contenido de la médula ósea del cuerpo vertebral actúa con un sistema hidráulico cuando es comprimido. Esta propiedad viscoelástica permite que el cuerpo vertebral absorba más energía. En la parte posterior, los principales estabilizadores de la columna vertebral son las estructuras ligamentosas de la columna posterior. Estas estructuras se hallan constituidas predominantemente por colágeno, y son muy fuertes cuando se cargan en tensión.
Los discos intervertebrales son importantes para la estabilidad estructural de la columna vertebral. Las capas interiores del anillo y del núcleo transmiten cargas de vértebra a vértebra. Con una aplicación significativa de fuerza, las fibras del anillo fallan permitiendo la posible inestabilidad segmentaria y herniaciones traumáticas del disco. La caja torácica estabiliza la columna torácica. Esta estabilidad aumentada de la columna torácica crea elevadores de esfuerzo en la unión de la columna cervical más móvil, por encima, y la columna lumbar, por debajo.
El criterio para evaluar la inestabilidad vertebral traumática es controvertido. El concepto de tres columnas de la anatomía vertebral proporciona una estructuración en la cual se consideran áreas anatómicas específicas de lesión. Por lo tanto, cuando sólo se lesiona una columna, la columna vertebral suele ser estable. Cuando se lesionan dos o tres columnas, suele ser inestable (es decir, incapaz de actuar de manera adecuada como una columna de soporte y protectora de los elementos nerviosos). Esta definición es aplicable tanto de forma aguda como crónica. Así, en muchas situaciones, el cuestionamiento acerca de la estabilidad vertebral no es claro y se basa en la interpretación de radiografías pertinentes, el examen neurológico y un juicio clínico sólido.
Lesiones neurológicas
Con base en la localización anatómica de la lesión vertebral, hay tres categorías de lesiones neurológicas: lesiones de la médula espinal, del cono medular y de la cola de caballo. Las lesiones de la médula cervical y torácica pueden afectar directamente la médula espinal o las raíces nerviosas (cuadro 15-2). La médula espinal distal se conoce como cono medular, y de ordinario se encuentra situada en la unión toracolumbar, al nivel del pedículo de Ll. Los núcleos sacros, que controlan la función intestinal y vesical, se hallan situados en el cono. La cola de caballo consiste en todas las raíces lumbares y sacras por debajo del cono (de ordinario de L2 hasta abajo). Las lesiones de la cola de caballo son lesiones de las raíces de los nervios periféricos; tienen un mejor pronóstico de retorno a la función que las lesiones de la médula espinal o del cono.
Las lesiones de la médula espinal en la columna cervical o torácica se designan como completas o incompletas. Las lesiones completas se caracterizan por pérdida total de la función motriz, sensitiva y refleja, por debajo del nivel de la lesión. Estas lesiones dan lugar a cuadriolejía en la columna cervical superior y paraplejía en la columna torácica. Las lesiones completas de la médula espinal de la columna cervical se describen por el nivel más bajo de función de la raíz cervical. Esto tiene implicaciones sobre la independencia funcional del paciente. Un cuadripléjico C3 es un dependiente de ventilador, sin función de extremidad superior o inferior alguna. Los pacientes con cuadriplejía C6, o por debajo de ésta, funcionan de forma independiente. Las lesiones completas de la médula espinal en la columna torácica producen paraplejía. La localización de la lesión no es pertinente en relación con el resultado funcional del paciente, debido a que las raíces de los nervios torácicos segmentarios sólo abastecen sensibilidad al tórax e inervación a los músculos intercostales. No obstante, un parapléjico torácico proximal en comparación con un parapléjico torácico distal, se halla en un riesgo mayor de padecer problemas respiratorios debido al aumento de la parálisis intercostal.
Las lesiones incompletas de la médula espinal se categorizan en dos tipos con base en la localización transversal de la lesión dentro de la médula espinal: cordón anterior, cordón posterior, cordón central y síndrome de Brown-Séquard. En el síndrome de cordón anterior, la lesión se encuentra en el cordón medular anterior que contiene los haces motores corticoespinales. Esto da lugar a parálisis motora con preservación de la sensación de presión profunda y la propiocepción debido a que se encuentran intactas las columnas posteriores. El síndrome del cordón posterior es poco frecuente y resulta del daño de las columnas posteriores. Esto produce pérdida de la propiocepción y de la sensación de presión profunda, aunque se mantiene la función motriz pues las columnas motoras anteriores están intactas. El síndrome de cordón central se produce por daño en la materia gris central, y los haces de materia blanca orientados centralmente. En la médula cervical, los haces de materia blanca orientados centralmente proporcionan inervación motora a las extremidades superiores. Como resultado, estas extremidades están más involucradas que las inferiores.
En la región torácica, una lesión medular central afecta a la musculatura proximal de las extremidades inferiores más que a la musculatura distal. En el síndrome de Brown-Séquard, la mitad de la médula espinal se encuentra lesionada en proyección coronal. Por lo tanto, hay parálisis motora ipsolateral, pérdida de sentido de posición, y pérdida contralateral de sensación de dolor y temperatura debido a que las columnas de los haces motores y posteriores se entrecruzan en el tallo encefálico, mientras que los haces sensitivos lo hacen a uno o más niveles por encima, cuando penetran a la médula espinal. Con frecuencia hay superposición entre estos síndromes.
El segundo grupo de lesiones neurológicas afecta al cono medular. Estas lesiones se producen con traumas de la unión toracolumbar, y con frecuencia incluyen elementos de la médula espinal inferior y de la cola de caballo. Las lesiones a este nivel son muy difíciles de diagnosticar de manera precisa en una situación aguda, especialmente en presencia de un choque vertebral. Como de ordinario el cono medular termina a nivel del pedículo de Ll, las lesiones vertebrales a este nivel pueden lesionar las neuronas motoras superiores de la médula sacra o las neuronas motoras inferiores a las raíces sacras o lumbares, que ya salieron de la médula espinal. Por lo tanto, no es infrecuente recuperar fuerza motriz en las extremidades inferiores que están inervadas por nervios lumbares, pero continuar con función intestinal y vesical ausente debido a una lesión del cono que lesiona la inervación de la raiz del nervio sacro al intestino y la vejiga. Las lesiones de la cola de caballo se producen con fracturas o luxaciones del nivel L2 e inferiores. El déficit neurológico puede variar desde una lesión simple de la raíz nerviosa hasta un síndrome de cola de caballo, en el cual hay una debilidad de grado muy manifiesto de las extremidades inferiores y afección de las raíces nerviosas que inervan al intestino y la vejiga.
La disminución del área transversal del conducto vertebral después de la fractura o luxación no siempre se correlaciona con la intensidad de la lesión neurológica ni el pronóstico de recuperación, ya que el tamaño del conducto en la presencia de hueso o material del disco en su interior, sólo refleja el sitio de reposo final de estos fragmentos, no la magnitud de la energía absorbida, el desplazamiento máximo, y la trayectoria de los fragmentos desplazados. Sin embargo, el deterioro residual del conducto vertebral mayor de 50%, o las dimensiones absolutas del conducto vertebral menores de 10 a 13 mm, indican una disfunción neurológica inminente o aguda.
La descompresión del conducto vertebral en las lesiones completas de la médula espinal contribuye poco, o nada, al mejoramiento del resultado neurológico. Se recomienda descompresión quirúrgica en caso de lesión incompleta de la médula espinal, cono o cola de caballo. Es posible lograr una mejoría significativa en el resultado neurológico, especialmente con lesiones de la cola de caballo (neurona motora inferior). La incidencia de trauma vertebral penetrante por heridas por armas de fuego está aumentando. Pocas veces la columna vertebral se vuelve inestable por una herida de bala; sin embargo, la lesión neurológica es frecuente. Las lesiones de niveles cervical y torácico producen con frecuencia cuadriplejía o paraplejía, respectivamente.
De forma similar, se genera lesión de la cola de caballo en heridas lumbares por armas de fuego. La mayor parte de la lesión nerviosa es secundaria a la energía de transferencia cinética a los tejidos nerviosos. Raramente se indica la extracción quirúrgica de la bala, excepto en una lesión incompleta de la médula espinal o de la cola de caballo, con un fragmento de hueso que ocupa espacio o una bala identificada. Debido al calor generado, estas heridas de bala tienen una tasa baja de infección, excepto cuando han atravesado el colon antes de penetrar la columna vertebral. Esta es una indicación para la extracción electiva de la bala si se aloja en la columna o conducto vertebral.
Diagnóstico y tratamiento inicial
El diagnóstico y tratamiento inicial de los pacientes con fracturas y luxaciones vertebrales depende, en un alto grado, del área afectada de la columna. No obstante, hay situaciones comunes. Los pacientes con lesiones vertebrales pueden tener lesiones adicionales que ponen en peligro la vida; por lo tanto, las prioridades iniciales consisten en asegurar la vía respiratoria, asegurar la ventilación y proporcionar estabilización hemodinámica. Las preocupaciones para la estabilización de la columna vertebral en su totalidad se inician en el sitio del accidente. Los pacientes con antecedentes de trauma de la cabeza, el cuello o la espalda, o los pacientes conscientes que manifiestan cualesquiera síntomas neurológicos, son inmovilizados con un collar cervical con inmovilización completa de cabeza y cuello sobre un tablero vertebral, hasta que se lleva a cabo una evaluación apropiada. Es esencial obtener una historia del mecanismo de la lesión y un informe detallado de cualquier dolor de cuello o espalda, y cambios motores o sensitivos de las extremidades. Los pacientes en estado de inconsciencia con traumas mayores constituyen un desafío más difícil, y la sospecha debe permanecer en un nivel alto hasta que se practica un examen detallado de lesiones vertebrales potenciales.
Se lleva a cabo un examen neurológico minucioso tan pronto como sea posible. El examen neurológico incluye evaluación completa de la función motriz, sensitiva y refleja para las extremidades tanto superiores como inferiores. La sensibilidad perianal y un examen rectal son críticos para evaluar la función de las raíces y la médula sacra. La estimulación de la sensibilidad sacra, o cualquier huella de función motriz distal, significa un posible retorno de la función. Además, el choque vertebral durante las primeras 24 a 48 horas puede tener el aspecto de una lesión completa de la médula espinal en pacientes en los cuales más adelante se encontrará que tienen función sensitiva y motriz. La resolución del choque vertebral se indica por medio del retorno del reflejo bulbocavernoso. Este se prueba mientras se realiza un examen digital rectal. El tiro de la sonda de Foley dará lugar a una compresión del esfínter anal cuando el reflejo bulbocavernoso está presente.
Cuando el reflejo bulbocavernoso retorna, en presencia de una lesión completa de la médula espinal, es probable que el déficit neurológico sea permanente.
Examen radiográfico
Las radiografías de detección incluyen vistas anteroposterior y laterales. En la radiografía lateral, debe examinarse la altura de todos los cuerpos vertebrales y de los espacios de los discos intermedios. Estas alturas deben ser considerablemente uniformes y simétricas. Cuando la altura del cuerpo vertebral se halla disminuida, se produce una deformidad angular (es decir, cifosis) en la radiografía lateral. Las líneas anterior y posterior de los cuerpos vertebrales deben encontrarse alineadas en toda la extensión de la columna. Con una lesión de la columna media (cuerpo vertebral posterior), puede ser evidente la impulsión retrógrada del hueso al interior del conducto vertebral en la vista lateral. La radiografía lateral también mostrará los elementos posteriores, con inclusión de las facetas, láminas y apófisis espinosas. La distancia ensanchada entre las apófisis espinosas es indicadora de lesión por distracción de la columna posterior.
Se examina la radiografía anteroposterior. Cada cuerpo vertebral debe situarse directamente por encima del que está debajo, con espacios de discos colocados de manera simétrica y regular entre los cuerpos. Los bordes derecho e izquierdo de los cuerpos vertebrales deben hallarse bien alineados. Las dos sombras redondas del pedículo de cada cuerpo vertebral han de estar presentes y ser simétricas. El ensanchamiento de la distancia entre los pedículos en cualquier nivel puede indicar una lesión de la columna media por estallamiento. El examen cuidadoso delinea los elementos posteriores de la columna vertebral, lo cual hace posible la comparación de la distancia entre las apófisis espinosas en cada nivel. Se examinan las apófisis transversas en cada nivel en búsqueda de fractura, así como las costillas en la columna torácica, el sacro, la articulación sacroiliaca, y las alas iliacas de la pelvis.
En los pacientes con trauma es muy importante que no pasen inadvertidas lesiones vertebrales adicionales. Hasta 10% de los pacientes con traumas vertebrales de un sitio tendrán otra lesión en la columna vertebral, en un sitio cercano o distante. Esto tiene especial importancia en los pacientes con lesiones de la columna cervical o torácica que tienen lesiones de la médula espinal que producen pérdida de la sensibilidad en áreas más distales de su columna torácica y lumbar, aumentando la dificultad en el diagnóstico de las lesiones en esas áreas.
Tratamiento inicial
Todos los pacientes se mantienen en posición supina sobre colchones bien acojinados, y se giran como un todo, cada dos horas, para disminuir la presión en áreas sensibles. Se usan medias antiembolia para profilaxia de trombosis venosas profundas. Se vigilan continuamente el estado cardiaco y la saturación de oxígeno. Se coloca un tubo nasogástrico para el íleo gastrointestinal acompañante. La aplicación de una sonda de Foley permite la cuantificación precisa del gasto urinario y simplifica los cuidados de enfermería. Los líquidos intravenosos mantienen un volumen líquido adecuado. Se obtienen recuentos sanguíneos completos en la presentación, y luego varias veces en el periodo temprano posterior a la lesión. Los medicamentos intravenosos contra el dolor son dictados por la edad, estado médico y cantidad de dolor. Se inicia tempranamente en el curso de hospital la fisioterapia con ejercicios en el intervalo de movimiento de las extremidades no lesionadas.
Los cuidados iniciales para un paciente con lesión de la columna cervical son un tanto distintos. Los pacientes con una lesión de la columna cervical que produce una alineación defectuosa de la columna vertebral, independientemente del estado neurológico, se colocan en tracción con tenazas esqueléticas. Los autores utilizan tenazas de grafito de Gardner-Wells que son compatibles con la imagen por resonancia magnética. Se colocan a la distancia de un dedo por encima del lóbulo de la oreja y en línea con el conducto auditivo externo. Los tornillos del cráneo se aprietan con los dedos hasta que se libera la válvula de presión en el centro del tornillo, lo cual indica una fuerza adecuada. Cuando se identifica una alineación vertebral defectuosa, las tenazas se aplican en la sala de urgencias. Se agregan lentamente cerca de 2.25 kg por nivel de lesión al aparato de tracción, bajo vigilancia neurológica y radiográfica cercana. Así, un paciente con una luxación de faceta C4 a C5 puede requerir aproximadamente 11.3 kg, o más, para la reducción de una alineación defectuosa.
Es habitual requerir entre 22.7 y 45.7 kg de peso, aproximadamente, de tracción para luxaciones de la columna cervical inferior, con el propósito de lograr la reducción en adultos grandes. Una vez que se logra la reducción, una carga de casi 4.5 a 6.8 kg es suficiente para mantener la reducción. Una radiografía lateral de la columna cervical asegura la conservación de la alineación apropiado de la columna cervical, y debe verificarse con frecuencia, especialmente después de regresar para realizar pruebas que requieran movilización del paciente.
El tratamiento farmacológico de la lesión aguda de la médula espinal es la administración de esferoides, en un intento por reducir el edema alrededor de los elementos nerviosos después de la lesión. Las indicaciones de los esteroides incluyen a todos los pacientes con lesión de la columna cervical, con cualquier deficiencia neurológica, lesiones de la columna torácica con paraplejía incompleta, lesiones incompletas de la cola de caballo con deterioro neurológico, y la incapacidad de llevar prontamente al paciente a cirugía. Se administran esteroides a personas con lesión completa de la columna torácica debido al beneficio significativo de salvar o ganar un nivel de raíz funcional en un paciente con lesión completa de la columna cervical. Se administran 30 ml de metilprednisolona por kilogramo como una dosis de carga, por vía intravenosa, durante un lapso de 30 minutos. Se continúa un goteo intravenoso continuo de metilprednisolona a una dosis de 5.4 mg/kg/hora, durante 24 horas, y luego se suspende. Cualquier deterioro neurológico mientras se está suministrando metilprednisolona justifica la reconsideración de su utilización. El riesgo de este régimen de esferoide a dosis altas es la hemorragia gastrointestinal; por lo tanto, todos los pacientes se protegen con antagonistas de H2 como cimetidina o ranitidina durante un lapso mínimo de 72 horas. Las lesiones vertebrales se dividen en cuatro grupos con base en el segmento afectado: cervicales superiores, cervicales subaxiles, torácicas y lumbares, y sacras.
LESIONES DE LA COLUMNA CERVICAL SUPERIOR
(DEL OCCIPUCIO A C2)
Clasificación
Se encuentran ocho tipos de lesiones de la columna cervical superior. Las cuatro que se encuentran con mayor frecuencia son fracturas del atlas, subluxaciones atlantoaxiles, fracturas odontoideas, y espondilolistesis traumática del axis (fracturas C2, llamadas "del verdugo"). Las cuatro lesiones menos comunes son las fracturas del cóndilo occipital, la luxación atlantooccipital, la subluxación atlantoaxil rotatoria, y las fracturas de la masa lateral de C2.
Las fracturas del atlas son el resultado de la impacción de los cóndilos occipitales sobre el arco de Cl. Esto causa fracturas simples o múltiples del anillo de esta vértebra, que de ordinario se separa y de esa forma aumenta el espacio para la médula espinal; por lo tanto, la lesión neurológica no es común. Hay cuatro tipos de fracturas del atlas: los dos primeros son lesiones estables; fracturas aisladas del arco anterior o posterior. Las fracturas del arco anterior suelen ser lesiones por arrancamiento de la porción anterior del anillo. Las fracturas del arco posterior son el resultado de hiperextensión, con compresión del arco Cl entre el occipucio y C2. El tercer tipo de fracturas del atlas es la fractura de la masa lateral. Las líneas de fractura se extienden en dirección anterior y posterior a la superficie articular de la masa lateral de Cl, con desplazamiento asimétrico de la masa lateral del resto de la vértebra.
Esto se observa mejor en una vista odontoidea, con la boca abierta, del complejo Cl a C2. El cuarto tipo, las fracturas por estallamiento del atlas (o fracturas de Jefferson), incluye clásicamente cuatro fracturas en el anillo de Cl: dos en la porción anterior y dos en el anillo posterior. La inestabilidad potencial de estas fracturas se identifica mejor mediante el examen de la porción de las masas laterales que penden de Cl sobre las facetas articulares de C2, como se observa en la vista odontoidea con la boca abierta. El desplazamiento lateral total de ambos lados, de más de 6.9 mm, indica abertura del ligamento transverso que da como resultado inestabilidad atlantoaxil.
La subluxación atlantoaxil es secundaria a la rotura del estabilizador primario de esta articulación, el ligamento transverso. Esto produce inestabilidad atlantoaxil que puede colocar en riesgo a la médula espinal. Por lo tanto, las complicaciones potenciales de esta lesión incluyen lesión neurológica, como resultado de la compresión de la apófisis odontoides sobre la médula cervical
superior en contra del arco posterior de Cl.
La identificación de las fracturas de la apófisis odontoides requiere un alto índice de sospecha. Las fracturas de la apófisis odontoides deben descartarse en todos los pacientes con dolor del cuello después de un accidente en vehículo de motor, y en pacientes de edad avanzada implicados en traumas triviales de la región de la cabeza y el cuello. Si hay desplazamiento anterior significativo o, más comúnmente, posterior de la apófisis odontoides, puede producirse una lesión de la médula espinal. La incidencia de lesión neurológica es aproximadamente de 10%. Las fracturas odontoideas se clasifican adicionalmente en tres tipos con base en el nivel anatómico, en el cual se producen (fig. 15-2).
- Las fracturas de tipo I representan una fractura por arrancamiento de la punta de la apófisis odontoides, donde se inserta el ligamento alar.
- Las fracturas de tipo II son el tipo más frecuente de fractura odontoidea y se presentan en la porción media de esta apófisis, en un punto proximal al cuerpo del axis. El riego sanguíneo limitado y el área pequeña de superficie esponjosa transversal conducen a una incidencia alta de falta de unión. Otros factores de riesgo para la falta de unión son la desviación angular, el desplazamiento anterior o posterior mayor de 4 mm, y la edad del paciente superior a 40 años.
- Las lesiones de tipo lll son aquéllas en las cuales la línea de fractura se extiende al cuerpo vertebral de C2. Debido al área transversal más grande y a la presencia de hueso esponjoso que es rico en riego sanguíneo, estas fracturas de tipo III se unen consistentemente siempre que estén alineadas de manera adecuada (fig. 15-3).
La espondilolistesis traumática del axis, o fractura del verdugo, es una fractura bipediculada con rotura del disco y ligamentos entre C2 y C3, que más comúnmente el resultado de hiperextensión y distracción. Esta fractura recibe su nombre por la lesión que se produce como resultado de ahorcamiento judicial con una cuerda en posición submentoniana.
Las fracturas del verdugo se clasifican adicionalmente con base en la cantidad de desplazamiento y desviación angular del cuerpo de C2 en relación con los elementos posteriores (figs. 15-4 a 15-7).
La lesión de tipo I es una fractura del arco neural sin desviación angular y con un desplazamiento anterior de C2 sobre C3 de hasta 3 mm. Las fracturas de tipo 11 tienen un desplazamiento anterior mayor de 3 mm o desviación angular de C2 sobre C3. Estas fracturas suelen ser el resultado de hiperextensión y carga axil después de una flexión intensa que estira el anillo posterior del disco y produce la traslación anterior y la desviación angular. Las lesiones de tipo HA son una variante de la flexión-distracción de las fracturas de tipo II. Muestran una desviación angular intensa de C2 sobre C3, con desplazamiento mínimo, formando aparentemente un gozne sobre el ligamento longitudinal anterior. Es importante reconocer este tipo de fractura de verdugo debido a que la aplicación de tracción puede producir distracción del espacio del disco de C2 a C3 y desplazar adicionalmente la fractura.
Las lesiones de tipo II son fracturas bipediculadas relacionadas con luxaciones unilaterales o bilaterales de las facetas. Estas son lesiones graves, inestables, que tienen una alta incidencia de secuela neurológica. Las fracturas de los cóndilos del occipital son el resultado de una carga axil y flexión lateral combinadas. Hay dos tipos: fracturas por arrancamiento o fracturas conminuta por compresión. Las luxaciones atlantooccipitales son lesiones poco habituales que producen rotura total de todas las estructuras ligamentosas entre el occipucio y el atlas. El mecanismo de la lesión suele ser extensión o flexión. La muerte suele ser inmediata a causa de afección grave del tallo encefálico con paro respiratorio completo. La subluxación atlantoaxil rotatoria se produce de manera más habitual de forma secundaria a accidentes vehiculares. La principal dificultad es la falta de reconocimiento temprano. Las fracturas de la masa lateral del axis son el resultado de fuerzas de carga axil y flexión lateral combinadas.
Lesiones relacionadas
Las lesiones relacionadas incluyen compresión de la médula espinal o de las raíces de los nervios cervicales, lesiones de la cabeza, y otras fracturas vertebrales, particularmente de la columna cervical. Las fracturas de los cóndilos occipitales se vinculan con trauma intenso de la cabeza y se acompañan por parálisis de pares craneales. Cincuenta por ciento de los pacientes con una fractura del arco posterior del atlas tiene otra lesión de la columna cervical, de las cuales la más frecuente es la espondilolistesis traumática del eje, o una fractura odontoidea desplazada. El mejor método para encontrar lesiones relacionadas es mantener en mente la alta posibilidad de que existan estas lesiones, y los exámenes físicos y radiográficos cuidadosos.
Diagnóstico y tratamiento inicial
Examen físico
El paciente tiene dolor localizado en el cuello, y puede haber una sensación de inestabilidad o deformidad fija. La evaluación inicial se lleva a cabo de la forma descrita.
Examen radiográfico
En todos los pacientes con sospecha de lesiones de la columna cervical, se obtiene inicialmente una radiografía en proyección lateral transversa con el paciente en posición horizontal. Esta radiografía incluye las siete vértebras cervicales y la unión C7 a TI. Cuando esto no es posible, debido a la interposición de los hombros en los pacientes con cuellos cortos, se tira hacia abajo de los miembros superiores del individuo para colocar los hombros en posición más baja, o se extiende un miembro superior sobre la cabeza, manteniendo al otro a un lado mientras se hacen las tomas (proyección de nadador; fig. 15-8).
Las vistas adicionales que se requieren incluyen una anteroposterior y una odontoidea, o con la boca abierta, que detalla la articulación Cl a C2 en el plano coronal (fig. 15-3). De la forma indicada, se obtienen vistas oblicuas derecha o izquierda y de flexión-extensión voluntaria. Es esencial examinar cuatro líneas en la radiografía lateral: la línea del cuerpo vertebral anterior, la línea del cuerpo vertebral posterior, la línea laminar vertebral, y la línea que conecta las puntas de las apófisis espinosas. Todos estos puntos de referencia deben estar alineados como un arco suave de Cl a TI (fig. 15-9). Cualquier alineación defectuosa significa que hay una subluxación vertebral potencial o una luxación que se produce con una lesión vertebral.
Las sombras de los tejidos blandos en las radiografías laterales de la columna cervical constituyen las sombras retrofaríngea y retrotraqueal. Estas sombras de tejidos blandos están expandidas por el hematoma acompañante que se produce después de una lesión de la columna cervical, y pueden ser la única manifestación de lesiones leves. La sombra de tejidos blandos debe ser mayor de 6 mm de la parte anterior de C2 y no mayor de 2 cm en el borde anterior de C6 (es decir, de 6 al y de 2 a 6). Las fracturas de los cóndilos occipitales son difíciles de observar en radiografías simples y requieren para su delineamiento tomografía por computadora (TC) axil. La disociación atlantooccipital se define muy bien en la radiografía lateral de la columna cervical, o en la vista lateral del cráneo que muestra muy bien el perfil de la unión atlantooccipital. Hay disociación entre la base del occipucio y el arco de Cl, e hinchazón intensa de tejidos blandos. Las fracturas del atlas se diagnostican en una radiografía lateral de la columna cervical o en una vista odontoidea con la boca abierta, o con ambos estudios. La radiografía lateral de la columna cervical muestra la presencia de líneas de fractura dentro del arco posterior de Cl. La vista con la boca abierta indica la separación de las masas laterales de Cl sobre las superficies articulares del axis. La tomografía por computadora axil es de utilidad en la evaluación.
La subluxación atlantoaxil causada por rotura del ligamento transverso se muestra mejor en vistas laterales de flexión-extensión, y se indica por un aumento en el intervalo atlantoodontoideo (IAO), el cual normalmente es menor de 3.5 mm. Esto se mide desde la parte posterior del arco anterior de Cl a la parte anterior de la apófisis odontoides (figs. 15-10 y 15-11). Sin embargo, el espasmo del músculo espinoso extensor, que acompaña a una lesión aguda, puede prevenir radiografías adecuadas voluntarias en flexión-extensión. Una vez que se reconoce, se obtiene un estudio de tomografía por computadora axil para determinar si la inestabilidad es puramente ligamentosa o se debe a un arrancamiento óseo.
Las radiografías que siguen a una subluxación atlantoaxil rotatoria con frecuencia se informan como normales debido a que es difícil obtener radiografías paralelas al plano tanto de Cl como de C2, debido a la tortícolis concomitante. Las radiografías con la boca abierta a menudo ayudan a reconocer esta lesión mediante la demostración de un "signo de parpadeo". Esto se produce debido a la superposición unilateral de la masa lateral de Cl sobre C2. La tomografía por computadora es de utilidad para describir la dirección y rotación de Cl sobre C2.
Las fracturas odontoideas se observan en radiografías laterales de la columna cervical o en una vista con la boca abierta. Ocasionalmente, puede ser necesaria la reconstrucción con tomografía por computadora tridimensional o la tomografía convencional para identificar y evaluar completamente estas fracturas. En las tomografías por computadora axiles puede pasar inadvertida la línea de fractura si está en el plano de la imagen axil. Las fracturas de verdugo se observan en la radiografía lateral. Las fracturas de la masa lateral con conminución mínima pueden requerir identificación con tomografía por computadora.
Tratamiento inicial
Las fracturas del cóndilo occipital se tratan inicialmente en una ortosis cervical. Estas fracturas son generalmente lesiones estables que pueden tratarse con inmovilización ortótica con una ortosis de doble cartel, o un collar Filadelfia rígido. La mayor parte de estas fracturas se repara sin complicaciones, aunque ocasionalmente se produce artritis postraumática que requiere una fusión atlantooccipital posterior.
La tracción está contraindicada después de la luxación atlantooccipital. Aun un peso de cerca de 2.25 kg puede producir una distracción excesiva y estirar el tallo encefálico con resultados catastróficos. El tratamiento inicial es la aplicación de un chaleco halo para mantener la estabilidad de la columna vertebral, mientras se pone atención a la desviación y estado neurológico del paciente. Una vez que el paciente se estabiliza, se practica una fusión de la columna cervical superior al occipucio posterior, con inmovilización continua mediante un chaleco-halo durante aproximadamente tres meses. El tratamiento inicial de las fracturas tipos I, II y III del atlas es una ortosis cervical. Las fracturas de Jefferson se colocan en tracción. La subluxación atlantoaxil y la subluxación atlantoaxil rotatoria se tratan inicialmente con una ortosis cervical. Las fracturas odontoideas de tipo I son tratadas con una ortosis cervical. Las fracturas de tipos II y III se tratan inicialmente mediante tracción cervical, con tenazas para reducir o mantener la alineación sagital, o ambas cosas. Las fracturas de tipo I y II de verdugo se tratan con una ortosis cervical. El tratamiento inicial de las fracturas de tipo III es la aplicación de tracción para reducir la luxación de las facetas. La reducción por medios cerrados puede no ser posible debido a la disociación entre el cuerpo vertebral y los elementos posteriores.
Tratamiento definitivo
El tratamiento definitivo de las fracturas del atlas se basa en el tipo de fractura. Las fracturas de tipos I y II se pueden tratar con una ortosis cervical en un paciente que cumple con las instrucciones, mientras que en las lesiones de tipo III el tratamiento es con un chaleco-halo. Las fracturas de tipo IV, o de Jefferson, con un ligamento transverso competente (desplazamiento menor de 6.9 mm de las masas laterales) son estables, y también se tratan con un chaleco-halo mientras que las fracturas de Jefferson con un ligamento transverso incompetente (más que 6.9 mm de desplazamiento) son inestables y se tratan mediante tracción cervical extendida, para reducir la separación hasta que los fragmentos de hueso se pegan. Esto es necesario debido a que el chaleco-halo no tiene la capacidad de proporcionar la distracción axil necesaria para mantener la reducción de la fractura. Después de la reparación preliminar, la aplicación de un chaleco-halo durante el resto del periodo de tres a cuatro meses permite la reparación completa. Cuando se supone que está reparada una fractura Cl, se obtienen radiografías laterales de flexión-extensión de la columna cervical para asegurar que no hay una subluxación atlantoaxil significativa. Si hay una subluxación atlantoaxil mayor de 5 mm en un adulto, se lleva a cabo fusión Cl a C2 posterior, con o sin fijación transarticular de tornillos de Cl a C2. La subluxación atlantoaxil a causa del arrancamiento óseo del ligamento transverso, se trata con un chaleco-halo durante tres meses. En las lesiones puramente ligamentosas, el tratamiento es con fusión Cl a C2 posterior, posiblemente con tornillos transarticulares de Cl a C2.
La subluxación atlantoaxil rotatoria reconocida dentro de un plazo de varias semanas posterior a la lesión, se reduce con tracción cervical. Esto puede requerir de 13.6 a 18.1 kg, aproximadamente, de tracción para reducir la luxación rotatoria. Con frecuencia se escucha y se siente en la reducción un ruido "pop". Se aplica un chaleco-halo. Aun mediante tratamiento prolongado con un chaleco-halo, es posible que no se logre la estabilidad a largo plazo debido a que la articulación de faceta Cl a C2 es una articulación de tipo en silla de montar y depende de restricción ligamentosa para su estabilidad. La artrodesis atlantoaxil es el tratamiento de elección para la inestabilidad y el dolor crónico, o para pacientes con un déficit neurológico vinculado. En las lesiones crónicas, no es posible la reducción cerrada por medio de tracción cervical; se tratan con reducción abierta y artrodesis de Cl a C2.
Las fracturas odontoideas de tipo 1 son lesiones estables que se tratan con una ortosis para comodidad sintomática. No obstante, la lesión por arrancamiento de tipo I con frecuencia se relaciona con luxaciones atlantooccipitales; por lo tanto, esta lesión más grave debe descartarse. Hay cuatro tipos de tratamiento definitivo para las fracturas odontoideas de tipo II: tratamiento con chaleco- halo de fracturas desplazadas o con desviación angular de grados mínimos, seguidas por artrodesis posterior de Cl a C2 si la reparación no se produce en un lapso de cuatro meses; artrodesis posterior primaria de Cl a C2 siempre que el arco posterior de Cl esté intacto; fijación transarticular de facetas posteriores de Cl a C2 con tornillos y fusión; y fijación anterior con tornillos de la apófisis odontoides bajo fluoroscopia biplanar. La ventaja teórica de la fijación anterior con tornillos es que no requiere fusión de Cl a C2 y, de esa forma, preserva el movimiento en la columna cervical superior. Siempre que las fracturas odontoideas de tipo III se reduzcan de forma adecuada, la inmovilización del chaleco-halo durante tres meses es el tratamiento de elección. Cuando la reducción se pierde después de la colocación del chaleco-halo, se requiere tracción cervical durante tres a cuatro semanas para permitir la reparación temprana de la fractura antes de continuar con el chaleco-halo, o se puede realizar reducción por tracción y fusión posterior de Cl a C2.
Las fracturas de verdugo de tipo I son lesiones estables que se tratan con ortosis cervical durante tres meses en pacientes que cumplen las instrucciones. Las fracturas de tipo II desplazadas menos de 5 mm, y con una desviación angular mínima, se tratan con un chaleco-halo si se puede mantener la reducción. En las fracturas desplazadas más de 5 mm, el tratamiento es la tracción con tenazas cervicales, mediante extensión ligera con anterioridad a la aplicación del chaleco-halo, que también necesitará aplicarse con extensión del cuello. La tracción está contraindicada en las fracturas de tipo IIA. Estas fracturas se tratan con la aplicación temprana de halo bajo guía fluoroscópica, y con compresión a través del sitio de fractura para mantenimiento de la reducción. Las fracturas de tipo III se reducen abiertas, cuando no es posible la reducción cerrada, y se lleva a cabo fusión vertebral posterior de C2 a C3. En el posoperatorio, en estas lesiones se mantiene la inmovilización con chaleco-halo por tres meses. Las fracturas de la masa lateral del atlas son lesiones estables que sólo requieren inmovilización ortótica. Ocasionalmente, con la degeneración tardía sintomática de las facetas, algunos pacientes pueden requerir fusión posterior para alivio del dolor.
Complicaciones
La complicación de las fracturas cervicales altas es la inestabilidad ósea o ligamentosa. El tratamiento es la fusión posterior de los segmentos inestables. La falla en la identificación de una lesión superior de la columna cervical se produce con frecuencia, especialmente en pacientes con traumas múltiples. Afortunadamente la lesión neurológica es rara debido a la gran cantidad de espacio disponible para la médula espinal en la columna cervical superior.
LESIONES DE LA COLUMNA CERVICAL SUBAXIL
Aunque las lesiones óseas son de manera habitual la manifestación obvia de trauma de la columna cervical, es esencial identificar de manera precisa los componentes ligamentosos de la lesión en los segmentos de movimiento cervical subaxil. Con frecuencia esta insuficiencia ligamentosa es lo que permite la traslación del segmento de movimiento cervical que puede explicar el daño neurológico grave. También es bien aceptado el hecho de que los ligamentos se reparan con tejido cicatrizal, que es más débil que la estructura ligamentosa previa a la lesión, y puede dar lugar a una inestabilidad crónica.
Una diferencia importante entre las lesiones de la columna cervical superior y subaxil es el aumento del riesgo de lesiones de la médula cervical en la columna cervical inferior. Este es un reflejo de dos factores: el tamaño general disminuido del conducto vertebral en la espina cervical inferior, y el aumento de la incidencia de lesiones que estrechan, más que expanden, el conducto.
Por lo tanto, los objetivos inmediatos y a largo plazo de las lesiones en la columna cervical inferior, consisten en obtener y mantener una alineación de la columna vertebral para llevar a un nivel óptimo el ambiente para la médula espinal y raíces nerviosas existentes.
Clasificación
Hay cinco tipos de lesiones subaxiles de la columna cervical: fracturas aisladas de elementos posteriores, arrancamiento menor y fracturas por compresión, fracturas por estallamiento del cuerpo vertebral, fracturas en gota de lágrima, y lesiones de faceta causantes de alineación vertebral defectuosa.
Las fracturas aisladas de los elementos posteriores, de las láminas, apófisis articulares o apófisis espinosas, se pueden producir por una secuencia de extensión de compresión con impacción de los elementos posteriores, unos sobre otros. Las lesiones adicionales incluyen fracturas laminares unilaterales o bilaterales y, con frecuencia, fracturas de los elementos posteriores contiguos secundarias a la impacción de los elementos posteriores adyacentes. El arrancamiento menor y las fracturas por compresión de la columna cervical subaxil incluyen las lesiones del cuerpo vertebral por arrancamiento o compresión, y las lesiones óseas anteriores y posteriores combinadas con desplazamiento y desviación angular mínimos.
Las fracturas vertebrales con estallamiento del cuerpo suelen ser el resultado de una lesión con carga axil con cantidades distintas de flexión posible, como se observa en los accidentes en los clavados. Afectan a la columna anterior y a la columna media, con el potencial de causar impulso retrógrado de hueso al interior del conducto vertebral. Las fracturas en gota de lágrima de la columna cervical subaxil son un grupo particular de fracturas con una alta vinculación de
inestabilidad vertebral y lesión grave de la médula espinal. Estas lesiones se producen cuando el cuello está en posición flexionada, con compresión axil como la fuerza de carga principal. El extremo inferior del cuerpo vertebral proximal es impulsado hacia abajo, por compresión y flexión, al interior del cuerpo inferior.
Esto produce el fragmento típico en gota de lágrima del aspecto anteroinferior del cuerpo afectado. El verdadero significado de esta lesión se basa en el patrón de inestabilidad de tres columnas que se produce. La línea de fractura clásica se extiende de la parte superior a la inferior, y sale a través del espacio del disco, el cual se encuentra intensamente lesionado. El ligamento elemental posterior y la lesión del hueso son características de la lesión en gota de lágrima. Esta produce una lesión notablemente inestable de las tres columnas vertebrales, en las cuales se impulsa en dirección retrógrada la totalidad del cuerpo vertebral hacia el interior del conducto vertebral, causando una lesión de la médula espinal, ya sea parcial o completa.
Las lesiones de las facetas se dividen en fracturas y lesiones ligamentosas. Ambas pueden permitir traslación segmentaria con subluxación o luxación de los segmentos vertebrales. El mecanismo primario de la lesión es una fuerza de distracción posterior aplicada a la columna vertebral ya flexionada. Esto produce un espectro de lesión que varía desde esguince del ligamento interespinoso hasta insuficiencia ligamentosa posterior completa y de la articulación de la faceta que produce su subluxación o luxación. Estas lesiones se dividen adicionalmente en lesiones unilaterales y bilaterales de la faceta. Por lo tanto, las lesiones de la faceta se describen como fracturas de la faceta unilaterales o bilaterales, con o sin subluxación, luxaciones unilaterales de la faceta, facetas perchadas, o fracturas bilaterales de la faceta. Las fracturas o luxaciones unilaterales de la faceta muestran una diversidad de lesiones neurológicas que varían desde la existencia de un examen normal hasta deficiencias de las raíces o síndromes de la médula espinal. El espectro creciente de distracción y las lesiones de flexión producen la lesión de faceta perchada. Esta se produce con lesiones bilaterales de la faceta que causan la formación de una percha en la faceta inferior o sobre la faceta superior, con cifosis segmentaria entre los dos segmentos de los cuerpos vertebrales afectados. Las deficiencias neurológicas son variables, pero más comúnmente incluyen déficit aislados de las raíces. La lesión de faceta más grave es la luxación bilateral de las facetas. Esta es una lesión puramente ligamentosa con rotura total del complejo ligamentoso posterior, con inclusión del ligamento interespinoso, ligamento amarillo, ambas cápsulas de las facetas y, en casos graves, rotura de ligamento longitudinal posterior y del disco intervertebral. Esta lesión produce la incidencia más alta de déficit neurológico de cualquier lesión de faceta, debido a la pérdida de espacio disponible para la médula espinal como resultado de la traslación vertebral. La incidencia de fracturas bilaterales de las facetas relacionadas con luxaciones es extremadamente reducida. Estas dos lesiones predisponen a la inestabilidad rotatoria y traslacional.
Diagnóstico y tratamiento inicial
Examen físico
El primer signo de lesión subaxil de la columna cervical puede ser el déficit neurológico vinculado. Aparte del dolor de cuello y una sensación de inestabilidad, puede no haber síntomas que indiquen una fractura de la columna cervical sin deficiencia neurológica. Los pacientes con luxación unilateral de las facetas tienen una deformidad rotatoria leve del cuello: la cabeza está inclinada
y rotada al lado contralateral de la luxación de la faceta.
Examen radiográfico
Con frecuencia, en la radiografía inicial de la columna cervical lateral, no es evidente una fractura común aislada del elemento posterior, la fractura unilateral del arco vertebral. Pueden ser necesarias las vistas oblicuas o las vistas no estándar, como una oblicua a 20 grados, o proyección de la columna, para establecer el diagnóstico. Cuando se produce una fractura ipsolateral del
pedículo y laminar, la apófisis articular puede girar a un plano frontal y verse como una "faceta transversa" en la vista radiográfica anteroposterior.
Las fracturas de cuerpos vertebrales por estallamiento afectan a las columnas anterior y media de la columna cervical. La radiografía lateral indica compresión de las columnas anterior y media, con impulso retrógrado de la columna media hacia atrás, al interior del conducto vertebral. Las fracturas por estallamiento siempre requieren un examen por medio de tomografía por computadora axil o imagen por resonancia magnética para documentar la cantidad de impulso retrógrado de la columna media. Al acercarse la compresión arterial al 50%, pueden considerarse las lesiones de la columna media o lesiones ligamentosas posteriores concomitantes. Es difícil documentar lesiones ligamentosas posteriores en un paciente con una fractura por estallamiento, debido a que no se pueden obtener vistas voluntarias de flexión extensión.
Las advertencias incluyen una distancia ensanchada entre las apófisis espinosas, elementos posteriores fracturados, con inclusión de fractura de faceta, o evidencia en la imagen por resonancia magnética sagital de lesión ligamentosa. Las fracturas en gota de lágrima se sospechan primero en la radiografía lateral de la columna cervical, que mostrará desplazamiento posterior del cuerpo vertebral de dirección cefálica a caudal y, posiblemente, el fragmento anteroinferior de la gota de lágrima. Las fracturas de elementos posteriores también se pueden hallar en las radiografías laterales o anteroposteriores. Los estudios de tomografía por computadora o imagen por resonancia magnética a través del segmento afectado también demuestran las características del diámetro disminuido del conducto vertebral a causa de una retrolistesis significativa.
Las luxaciones de la faceta se identifican en la radiografía lateral. Las luxaciones unilaterales se caracterizan por una listesis anterior de aproximadamente 25% de la vértebra en dirección cefálica sobre la vértebra caudal; las luxaciones bilaterales tienen una listesis anterior de 50% (fig. 15-12). La tomografía por computadora axil define adicionalmente la lesión. Las facetas perchadas son diagnósticas en la radiografía lateral por el aumento en la distancia entre las apófisis espinosas. También se observa una cifosis segmentaria obvia entre los cuerpos vertebrales afectados y la traslación anterior del cuerpo cerebral en dirección cefálica sobre el cuerpo en dirección caudal.
Tratamiento inicial
El tratamiento inicial de las fracturas aisladas de los elementos posteriores y las fracturas con arrancamiento menor o compresión, es una ortosis cervical. El tratamiento inicial de las fracturas por estallamiento con una pérdida superior al 25% en altura, impulso retrógrado o déficit neurológico, es la tracción con tenazas cervicales para estabilizar el segmento vertebral e intentar realizar una reducción indirecta de los fragmentos impulsados hacia atrás por medio de ligamentotaxis, descomprimiendo de esa forma el conducto vertebral. El tratamiento inicial de las fracturas en gota de lágrima es la aplicación de tracción con tenazas cervicales para aumentar el diámetro del conducto vertebral mediante la reducción indirecta por medio de ligamentotaxis.
El tratamiento inicial de las lesiones de facetas unilaterales o bilaterales que causan cualquier subluxación o luxación vertebral, facetas perchadas, y luxaciones de facetas bilaterales, es la tracción con tenazas cervicales para reducción (fig. 15-13). La advertencia que debe considerarse es que hay una incidencia pequeña, pero de grado significativo, de herniación de disco que acompaña a las luxaciones bilaterales de las facetas. En estos pacientes hay potencial de que una maniobra de reducción cerrada vaya a impulsar al disco lesionado al interior del conducto vertebral y cause un deterioro neurológico adicional. La herniación del disco se identifica mejor con una imagen por resonancia magnética, pero se sospecha cuando el espacio del disco al nivel usado está notablemente disminuido en altura en la radiografía lateral. Por lo tanto, en los pacientes con un examen neurológico normal, se practica la reducción en incrementos, poniendo una atención cuidadosa en el examen neurológico y secuencia de la reducción radiográfica. En estos pacientes debe ser bajo el umbral para obtener una imagen por resonancia magnética cervical antes de realizar una reducción cerrada, o durante ésta, para descartar un disco herniado.
En un paciente despierto con una lesión neurológica completa, la reducción se realiza con anterioridad a la obtención de un examen de imagen por resonancia magnética. En el individuo despierto con un déficit neurológico incompleto, la reducción se intenta siempre que el examen neurológico no se deteriore. Si en cualquier momento se afecta el examen neurológico, se detiene la maniobra de reducción y se lleva de inmediato al paciente para un examen con imagen por resonancia magnética, o mielografía cervical cuando no se dispone de imagen por resonancia magnética. El tratamiento de la herniación traumática de disco, relacionada con luxación de faceta, es la disectomia anterior y la fusión precedente a una instrumentación posterior de nivel simple y fusión. La luxación unilateral de la faceta con frecuencia es difícil de reducir, si no es que imposible, con tracción cervical longitudinal pura.
Este trastorno requiere una maniobra de reducción manual después de la aplicación de una cantidad apropiada de peso en tracción cervical. El giro manual de la cabeza y el mentón hacia el lado ipsolateral de la lesión produce de manera habitual un sonido, "clunc", palpable y la sensación de reducción en el individuo. Esto obviamente debe ser realizado con vigilancia neurológica cuidadosa y control radiográfico. Esta maniobra de reducción destraba la faceta luxada y la coloca de nuevo en la posición normal, es decir, la faceta superior está situada por delante de la faceta inferior. Debe practicarse un estudio de imagen por resonancia magnética con anterioridad a la reducción para determinar si está presente una herniación concomitante de disco cervical.
Lesiones relacionadas
Las lesiones relacionadas son idénticas a las de la columna cervical superior.
Tratamiento definitivo
Las opciones terapéuticas definitivas para las lesiones subaxiles de la columna cervical incluyen:
1) la inmovilización ortótica con inmovilización esternal-occipital-maxilar inferior (IEOM) (fig. 15-14);
2) la inmovilización con chaleco-halo (fig. 15-15);
3) la fusión y estabilización posterior con el uso de alambres, cables, pinzas o tornillos, o varias de estas cosas, y placas; 4) accesos anteriores para descompresión y apuntalamiento con fusión de injerto, con o sin estabilización con placa y tornillo, y 5) una combinación de estas cuatro modalidades de tratamiento. Las dos consideraciones primarias para elegir un plan particular de tratamiento incluyen la presencia de compresión nerviosa y la inestabilidad vertebral presente o anticipada.
Tradicionalmente, las estructuras posteriores de alambre de acero inoxidable han proporcionado estabilización adecuada para la fusión en la columna cervical subaxil, mediante el uso de técnicas de alambrado de apófisis espinosa o facetas, o ambas. Las técnicas con alambre sublaminar no se recomiendan en la columna cervical subaxil después de traumas debido al riesgo de una lesión neurológica yatrógena. Además, en presencia de una lesión de elementos óseos posteriores, estas técnicas de alambrado pueden ser imposibles o deben extenderse a niveles normales por encima o por debajo de la lesión, o en ambas direcciones. Recientemente, se han desarrollado técnicas de placas de masa lateral en un intento de proporcionar estabilización a las áreas con lesiones de la apófisis espinosa y la lámina, pero con masas laterales intactas. Esta técnica requiere colocación de tornillos en las masas laterales, lo cual tiene cierto riesgo de complicaciones neurológicas y vasculares vinculadas; aún no se dispone de resultados a largo plazo con esta técnica (fig. 15-16).
Con frecuencia el chaleco-halo es una modalidad útil en el tratamiento de lesiones de la columna cervical subaxil. Como regla general, mientras más ósea sea la lesión (es decir, lo menos ligamentosa), más útil es el chaleco-halo. Las lesiones ligamentosas se repararán con tejido cicatrizal en un halo, y este tejido cicatrizal no mantendrá la estabilidad vertebral por un tiempo largo. En las lesiones óseas de niveles múltiples o de nivel simple, el chaleco-halo es de manera habitual el dispositivo óptimo de tratamiento. Sin embargo, hay muchas complicaciones potenciales en el tratamiento con este dispositivo. La complicación encontrada más comúnmente es la infección del trayecto del clavo que produce su aflojamiento. Por lo tanto, estos pacientes deben ser sometidos a un seguimiento cercano cuando están siendo tratados como pacientes externos.
En su mayor parte, las fracturas de los elementos posteriores aislados son estables y no se relacionan con un déficit neurológico mayor (excepto en los déficit aislados de raíces cervicales). Estas lesiones se tratan con inmovilización esternal-occipitalmaxilar inferior. Ocasionalmente, en las lesiones múltiples que
se extienden en varios segmentos, un chaleco-halo proporciona mejor control de la alineación.
Las fracturas con arrancamiento leve y compresión se tratan en una ortosis cervical o chaleco-halo. El tratamiento definitivo de las fracturas cervicales por estallamiento depende de la pérdida de altura del cuerpo vertebral, impulso retrógrado, estado neurológico, cifosis, y la presencia de una lesión del elemento posterior. Las fracturas con menos de 25% de pérdida de altura, propulsión retrógrada mínima, y cifosis, en un paciente neurológicamente intacto, se tratan con un chaleco-halo durante aproximadamente tres meses.
Con el aumento del impulso retrógrado de la columna media, hay mayor probabilidad de lesión de la médula espinal. Estos individuos son idóneos para descompresión anterior por medio de corpectomía y estabilización con injerto apuntalado. Si los ligamentos posteriores están intactos, la estabilidad se mantiene con un injerto apuntalado anterior y chaleco-halo durante cerca de tres meses. Una alternativa para proporcionar estabilidad adicional es una placa cervical anterior fija a los segmentos situados por encima y por debajo del cuerpo vertebral fracturado, estabilizando de esa forma internamente el injerto apuntalado y obviando posiblemente el chaleco-halo. En los pacientes con fracturas por estallamiento de cuerpos vertebrales y rotura de ligamento posterior, el injerto anterior apuntalado, con fijación de placa anterior, no puede resistir las fuerzas de flexión y, por lo tanto, también es necesaria la estabilización posterior.
El tratamiento definitivo de las fracturas en gota de lágrima se basa en el grado de lesión ósea, ligamentosa y neurológica. Cuando hay una compresión significativa del conducto vertebral, se lleva a cabo la corpectomía anterior del cuerpo vertebral impulsado posteriormente, con injerto apuntalado de cresta iliaca autógena. La aplicación de una placa cervical anterior es una opción para estabilizar adicionalmente estos segmentos. Debido a la inestabilidad de la columna posterior, se realiza ya sea la colocación de un chaleco-halo (para lesiones óseas posteriores) o la instrumentación posterior y fusión.
Las fracturas de facetas unilaterales sin subluxación se tratan con una ortosis inmovilización esternal-occipital-maxilar inferior o chaleco-halo durante tres meses, o hasta que se observe reparación del hueso. Es posible que no pueda controlarse la inestabilidad rotatoria residual en una fractura de faceta con subluxación en un chaleco-halo; por lo tanto, estas pueden repararse en una posición girada, mal unida, que puede exacerbar un déficit de raíz nerviosa. Para estas lesiones, en las cuales no se puede obtener reducción con un chaleco-halo, el tratamiento es la disectomía cervical anterior y fusión con aplicación de placa cervical anterior, además de un chaleco-halo para proporcionar reducción y estabilidad para la reparación de la columna posterior.
Cuando tiene éxito una reducción cerrada para una luxación de faceta, se vigila el estado neurológico y médico general del paciente. Cuando se considera que el paciente es estable desde el punto de vista neurológico y médico, se lleva a cabo la instrumentación posterior de nivel simple con fusión. Las técnicas de alambrado posteriores constituyen el método tradicional de estabilización interna. Para la estabilización interna de estas lesiones también se utilizan técnicas de aplicación de placa en la masa posterolateral (fig. 15-16). Con estas dos técnicas, los pacientes se mantienen sin un halo, lo cual ayuda a la recuperación tanto pulmonar como psicológica. Como una alternativa, estos pacientes también se pueden tratar con una disectomía anterior, fusión y técnica de aplicación de placa seguida por una ortosis cervical durante tres meses. Las fracturas bilaterales de las facetas se tratan por un acceso anterior debido a que la afección de la columna posterior evita la instrumentación posterior. Se practica la disectomía cervical y fusión anterior, con o sin aplicación de placa cervical anterior, al nivel afectado. Puede ser necesario el tratamiento posoperatorio con un chaleco-halo para inmovilizar las fracturas del elemento posterior.
Complicaciones
Las complicaciones de las fracturas por estallamiento incluyen cifosis progresiva, con secuela neurológica potencial, debida a la falta de diagnóstico de una lesión de ligamento posterior. En los casos en que ocurre una pérdida mayor de 50% de la altura de una vértebra en el paciente neurológicamente intacto, es necesario realizar radiografías con movimiento voluntario de flexiónextensión, después de la reparación de la compresión de la fractura, para descartar una lesión ligamentosa posterior que daría por resultado una inestabilidad crónica. Las complicaciones vinculadas con la utilización de injertos apuntalados anteriores incluyen el desalojamiento anterior con compresión esofágica, el desalojamiento posterior con compresión potencial de la médula espinal, y la rotura o falta de unión del injerto apuntalado. Las complicaciones de las fracturas en gota de lágrima giran alrededor de la dificultad para estabilizar las lesiones ligamentosas posteriores más reconocidas. El tratamiento con corpectomía anterior del injerto con apuntalamiento, en presencia de lesión de la columna posterior, han producido como resultado desalojamiento del injerto, deformidades cifóticas tardías, y la necesidad de reoperación, aun con el tratamiento posoperatorio con chaleco-halo. Los accesos quirúrgicos anterior y posterior, con estabilización interna por medio de aplicación de placas anterior y posteriormente, parecen estabilizar estas lesiones en grado máximo.
Las complicaciones de las lesiones de las facetas cervicales son el desarrollo de inestabilidad aguda o crónica. Esto se debe con frecuencia a la forma inadecuada de tratar las lesiones ligamentosas con un halo que no producirá estabilidad a largo plazo, faltas de reconocimiento de una herniación de disco concomitante en presencia de una subluxación o luxación de faceta, durante la maniobra de reducción cerrada, y la falta de anticipación de inestabilidad rotatoria y el uso de técnicas de alambrado interespinoso que no controlan estas inestabilidades. Se ha cuantificado que la inestabilidad cervical aguda y crónica está presente cuando hay una traslación segmentaria mayor de 3.5 mm o desviación angular segmentaria mayor de 11 grados. Los pacientes que tienen este grado de inestabilidad, aun cuando son asintomáticos, pueden considerarse para instrumentación y fusión posterior.
LESIONES VERTEBRALES TORÁCICAS Y LUMBARES
Las fracturas de la columna torácica, toracolumbar y lumbar, se clasifican en cuatro categorías generales: fracturas por compresión, fracturas por estallamiento, lesiones de flexión-distracción (fracturas de Chance) y fracturas-luxaciones.
Las más comunes y benignas de las fracturas torácicas y lumbares son las fracturas por compresión simples. Estas son de manera característica fracturas con forma de cuña del cuerpo vertebral que afectan únicamente a la columna anterior. Se producen después de traumas triviales en pacientes de edad avanzada con osteoporosis, o después de un trauma más significativo, en personas más jóvenes. Están situadas en cualquier parte de la columna torácica o lumbar, con más frecuencia en la columna media torácica y medio lumbar (fig. 15-17).
Las fracturas por estallamiento afectan a las columnas anterior y media, con o sin lesión en la columna posterior. El mecanismo de la lesión es una carga axil de alta energía con flexión leve. El cuerpo vertebral explota literalmente, o "estalla", dando como resultado un movimiento de impulso retrógrado de la pared vertebral posterior al interior del conducto vertebral (fig. 15-18).
Las lesiones de flexión-distracción (fracturas de Cliance) son lesiones de tres columnas, en las cuales la fractura se propaga a través de los elementos posteriores, el pedículo, y salen a través del cuerpo vertebral. Estas también pueden ser lesiones completamente ligamentosas que penetran a través de los ligamentos posteriores y salen por el espacio del disco, o lesiones óseas y ligamentosas combinadas. Las fracturas de Chance se producen durante una colisión automovilística frontal, en la cual el paciente está usando un cinturón de seguridad. El mecanismo de la lesión es la flexión aguda del torso sobre el cinturón de la cintura. Durante el impacto, la parte superior del cuerpo se acelera hacia adelante, sobre el cinturón de seguridad, produciendo una fuerza de distracción posterior, alrededor del punto de apoyo fijo inmediatamente por delante del abdomen (fig. 15-19).
Las fracturas-luxaciones son el resultado de la aplicación de energía significativa a la columna vertebral por una diversidad de fuerzas que incluyen flexión, distracción, extensión, rotación, deslizamiento, y componentes de carga axil que producen alineación vertebral incorrecta. Estas lesiones siempre afectan a las tres columnas que son extremadamente inestables. Tienen una alta propensión a producir lesiones neurológicas intensas (fig. 15-20).
Diagnóstico y tratamiento inicial
Historia y examen físico
El examen neurológico es crítico en los pacientes con lesiones vertebrales torácicas y lumbares, y particularmente en las fracturas por estallamiento. Clínicamente, es posible que los pacientes sientan hipersensibilidad a la palpación sobre los elementos posteriores afectados, si también se encuentran lesionados. El diagnóstico de lesiones vertebrales por flexión-distracción incluye pensar en la posibilidad de que exista este mecanismo de la lesión, como se señaló con anterioridad. Con frecuencia estos pacientes se presentan a una sala de urgencias con una abrasión del tipo cinturón de seguridad, sobre la pared abdominal anterior.
Puede presentarse un espacio hipersensible, palpable, cuando se examina la espalda, lo cual hace pensar en la distracción de una apófisis espinosa. La incidencia de complicaciones neurológicas en las lesiones por flexión-distracción es baja en los pacientes sin una luxación relacionada. Los individuos con fracturas luxaciones, con frecuencia tienen lesiones de sistemas múltiples
debido a la naturaleza violenta del trauma. La alineación vertebral incorrecta notable puede ser evidente cuando se examina la espalda, la cual puede tener una separación palpable en el contorno vertebral posterior.
Examen radiográfico
El diagnóstico de una fractura de compresión se establece normalmente con radiografías laterales regulares de la región afectada de la columna vertebral. De manera característica, de acuerdo con la cantidad de compresión que se observe, se detecta pérdida de altura del cuerpo vertebral anterior en comparación con la altura posterior. En caso de lesiones más sutiles, puede ser necesario practicar un gammagrama de tecnecio del hueso, con o sin tomografía por computadora, para identificar la lesión. La tomografía por computadora axil puede documentar de manera confiable una pared posterior del cuerpo vertebral intacta, confirmando de esta forma una columna media intacta y verificando así una lesión por compresión anterior.
El diagnóstico de la fractura por estallamiento se establece ya sea en radiografías simples o tomografía por computadora. Los signos radiográficos de una fractura por estallamiento incluyen un aumento en la distancia interpedicular al nivel fracturado, en la proyección anteroposterior, compresión del cuerpo vertebral con cifosis segmentaria, e impulso retrógrado de la corteza posterior del cuerpo vertebral en la proyección lateral. Las radiografías simples también son examinadas en caso de subluxación o luxación en placas coronales y sagitales, y para evidenciar de lesión de la columna posterior. La tomografía por computadora axil revela una rotura de la pared cortical posterior con grados distintos de compresión del conducto vertebral por hueso impulsado de manera retrógrada (fig. 15-21).
Las radiografías simples son esenciales en el diagnóstico de las lesiones de flexión-distracción. La radiografía lateral indica ensanchamiento de la columna posterior, ya sea dentro de los elementos óseos o entre ellos, y cifosis localizada. También hay grados diferentes de distracción de la columna media y, por lo tanto, ya sea una fractura que se propaga a través de los pedículos o un ensanchamiento del espacio posterior del disco. La radiografía anteroposterior indica una distancia interespinosa ensanchada indicadora de lesión ligamentosa de la columna posterior, fractura a través de las apófisis espinosas y láminas, o elementos posteriores expandidos. Si se presentan y sostienen fuerzas traslacionales, las lesiones ligamentosas por flexión-distracción pueden progresar a subluxación o luxación de facetas unilateral o bilateral.
La luxación unilateral se caracteriza por desplazamiento anterior de una vértebra superior sobre la inferior de 25% en la radiografía lateral. Cuando el desplazamiento es de 50%, o mayor, es probable una luxación bilateral de la faceta. Las radiografías simples indican fracturas-luxaciones de la columna torácica y lumbar en los planos tanto coronal como sagital, o en ambos (fig. 15-22).
Ocasionalmente, las subluxaciones torácicas son tan sutiles, y pueden afectar sólo una traslación ligera lateral o anterior de un cuerpo vertebral sobre otro. Cuando la subluxación evoluciona a una luxación evidente, la alineación defectuosa de la columna es notoria en la radiografía lateral. En estas fracturas es obligatoria la práctica de tomografía por computadora para evaluar las fracturas de elementos posteriores no reconocidas, que pueden afectar el tratamiento operatorio. La tomografía por computadora axil de manera habitual demuestra dos cuerpos vertebrales en el mismo corte transaxil, lo que indica luxación de un segmento vertebral. Hay un signo de faceta vacío en caso de una luxación completa de faceta. A diferencia de las fracturas por estallamiento, la columna media con frecuencia se halla intacta cuando el mecanismo primario de la lesión es una fuerza de deslizamiento. En ese caso, el deterioro del conducto vertebral es secundario a la alineación vertebral irregular extrema más que al hueso con impulso retrógrado.
Tratamiento inicial
El tratamiento inicial de un paciente con fractura vertebral torácica o lumbar incluye reposo en cama en posición supina, con giros del cuerpo como un todo para llevar al mínimo la presión en áreas dependientes. Se lleva a cabo un repaso minucioso en lo referente a lesiones vinculadas. Es esencial realizar exámenes neurológicos relacionados en los pacientes que se encuentran esperando tratamiento definitivo de fracturas. El deterioro en el examen neurológico es indicación de cirugía de urgencia.
Lesiones relacionadas
Hay una alta incidencia en trauma multisistémico, como laceraciones de hígado o bazo, desgarros del cayado aórtico, y trauma intraabdominal, vinculados con fracturas toracolumbares de alta energía. Veinticinco por ciento de los pacientes con lesiones de flexión-distracción tiene lesiones intraabdominales relacionadas. A la inversa, 25% de los pacientes con lesiones intraabdominales
por usar el cinturón de seguridad, presenta una lesión vertebral de flexión-distracción. Los pacientes con lesiones vertebrales torácicas también pueden tener fracturas concomitantes en las costillas con hemotórax o neumotorax.
Tratamiento definitivo
El tratamiento definitivo de las fracturas torácicas y lumbares por compresión depende de la edad del paciente, localización de la lesión, cantidad de deformidad por compresión, y cualquier evidencia de lesión por distracción de la columna posterior. Los pacientes de edad avanzada, con fracturas múltiples osteoporóticas por compresión de la columna vertebral, con frecuencia se tratan sintomáticamente sin inmovilización alguna. Debe mantenerse preocupación acerca de la posible implicación patológica con tumores o infección en la población de pacientes ancianos. Las fracturas por compresión con pérdida menor a 50% de altura de ordinario son lesiones estables que se pueden tratar con una ortosis vertebral para control del dolor durante la reparación en pacientes jóvenes. En las lesiones de la unión toracolumbar y de la columna lumbar, una ortosis de hiperextensión intenta limitar la cifosis que se produce después de estas lesiones. Sin embargo, aun con un enyesado en hiperextensión bien moldeado u ortosis, se produce cierto grado de asentamiento durante el proceso de reparación en la mayoría de estos pacientes, aunque de ordinario es de poco significado siempre que se encuentren intactas las columnas media y posterior.
En los pacientes con deformidad de compresión mayor de 50% es esencial descartar una afección de la columna media y distracción de la columna posterior. Las radiografías muestran espacios ensanchados entre apófisis espinosas o fractura del elemento posterior, y la imagen por resonancia magnética sagital también puede documentar una lesión ligamentosa posterior. Estas lesiones pueden requerir cirugía con instrumentación para compresión posterior y fusión, con o sin una corpectomía anterior, y fusión anterior para prevenir una cifosis progresiva y secuela neurológica. El tratamiento definitivo de las fracturas torácicas y lumbares por estallamiento depende del estado neurológico, la edad del paciente, la localización de la fractura, el deterioro del conducto vertebral, la afección del elemento posterior, la subluxación coronal o sagital, la cantidad presente de cifosis sagital segmentaria, las lesiones concomitantes de sistemas múltiples, y el hábito corporal. Los métodos de tratamiento constituyen el soporte o el enyesado no operatorios, o la estabilización quirúrgica por un acceso quirúrgico anterior, posterior, o combinado.
Las fracturas por estallamiento se tratan de forma no operatoria cuando el paciente está neurológicamente intacto, hay una cifosis segmentaria e impulso retrógrado del hueso mínimos (menos de 50% de afección del conducto), ausencia de subluxación coronal o sagital, y no hay afección de la columna posterior. Se aplica una ortosis vertebral de hiperextensión moldeada de dos piezas. Los pacientes más jóvenes con cifosis y un hábito corporal delgado se tratan con un enyesado levantado en hiperextensión para limitar el asentamiento de la fractura posterior a la lesión. Cuando se fracturan L4 o L5, se incorpora un muslo en el enyesado o el soporte para aumentar el control de la alineación sagital de la columna lumbar inferior. El tratamiento no operatorio de las fracturas lumbares por estallamiento, en pacientes neurológicamente intactos con deterioro superior a 50% del conducto, es controvertido. La mayoría de los pacientes con este escenario clínico reparan sus fracturas por estallamiento sin complicaciones, sin secuela neurológica. El conducto medular se remodela con el paso del tiempo, aumentando el espacio disponible para los elementos nerviosos. No obstante, el asentamiento de la fractura por estallamiento suele dar lugar a un aumento en la cifosis segmentaria.
Las indicaciones de tratamiento operatorio de una fractura por estallamiento en un paciente neurológicamente intacto, o mínimamente afectado, son lesiones de tres columnas, subluxación del plano coronal o sagital, cifosis sagital segmentaria significativa en el sitio de la fractura, deterioro del conducto vertebral superior a 50%, y lesiones concomitantes o hábito corporal que no permitirán tratamiento ortótico o enyesado. Las fracturas de la unión toracolumbar o de la columna lumbar superior, se tratan a través de un acceso posterior, se reducen, se injerta hueso, y se estabilizan. La preservación de la alineación sagital y el mantenimiento de los segmentos de movimiento son importantes, y se logran mediante el uso de sistemas de fijación del pedículo posterior con tornillos, cuando los pedículos tienen un tamaño suficiente.
En los casos en los cuales hay un soporte inadecuado de la columna anterior y media, se practican corpectomía anterior e injerto con apuntalamiento como un procedimiento secundario. Las fracturas por estallamiento significativas de la columna torácica del paciente neurológicamente intacto pueden tratarse con corpectomía anterior combinada y fusión, seguidas por instrumentación con compresión posterior y fusión para disminuir al mínimo el riesgo de desplazamiento posterior adicional de hueso y lesión neurológica.
El tratamiento operatorio de las fracturas por estallamiento vinculadas con déficit neurológico significativo es individualizado. La principal preocupación es la descompresión del conducto vertebral. El acceso anterior a la columna vertebral es el método más minucioso para depurar el conducto vertebral de hueso y material de disco impulsado posteriormente, es el tratamiento preferido para este grupo de pacientes. El acceso quirúrgico es dictado por el grado patológico: una toracotomía para fracturas de T1 a T10; un acceso toracoabdominal de ordinario a través de la décima costilla para fracturas de T i l , T12 y Ll, y un acceso retroperitoneal en el flanco, por debajo del diafragma, para la fracturas de L2 a L5. Los discos intervertebrales por encima y por debajo de la fractura se extirpan, y se lleva a cabo una corpectomía subtotal de la vértebra lesionada, dejando intacta la corteza anterior y profunda.
Como una alternativa, un acceso posterior alrededor del punto de alcance puede proporcionar descompresión anterior e injerto con apuntalamiento por medio de una costotransversectomía o acceso lumbar lateral lejano. Después de la descompresión del conducto vertebral, se coloca un injerto apuntalado, o una jaula de malla de titanio, de la placa terminal inferior de la vértebra, en dirección cefálica, a la placa terminal superior de la vértebra, en dirección caudal. El éxito o fracaso de la cirugía se basa principalmente en la estabilidad y reparación del injerto, más que en cualquier instrumentación realizada. Los dispositivos de instrumentación anterior afirman el injerto apuntalado y, a veces, pueden actuar como un dispositivo por sí solos, junto con el refuerzo posoperatorio. Sin embargo, la columna vertebral también puede ser instrumentada y fusionada posteriormente en una segunda etapa, con bastones y ganchos sobre los mismos niveles de la construcción anterior para una estabilización adicional.
El acceso a la columna vertebral es por la parte posterior primero, para fracturas por estallamiento con rotura o subluxación significativa de la columna posterior. La instrumentación posterior se utiliza para la reducción y restauración de la alineación del plano sagital. En la misma situación, se realizan corpectomía anterior y fusión con injerto apuntalado.
El tratamiento definitivo de las lesiones con flexión-distracción depende de las estructuras anatómicas implicadas y la cantidad de desplazamiento. Las lesiones que se producen totalmente a través del hueso se tratan en un enyesado en hiperextensión. Esto proporciona éxito, particularmente cuando la línea de fractura se ha propagado bilateralmente a través de los pedículos. Las lesiones en las cuales la fractura afecta la parte interarticular y sólo tejidos blandos se tratan operatoriamente debido a que esta parte tiene poco hueso esponjoso, lo cual significa que la reparación de la fractura es menos confiable, y la reparación ligamentosa no produce como resultado una estabilidad adecuada. Es importante identificar roturas traumáticas de disco y lesiones con anterioridad a la reducción quirúrgica, o elementos desplazados posteriores, debido a que las fuerzas de compresión posteriores pueden desplazar material del disco herniado al conducto vertebral causando una lesión neurológica. La fijación de un segmento corto con instrumentación de tornillos y fusión se lleva a cabo a través de un acceso posterior. Se usa una ortosis toracolumbar cuatro meses en el posoperatorio. El tratamiento definitivo de las fracturas-luxaciones es la reducción operatoria, la estabilización y la fusión posterior. Las lesiones torácicas se instrumentan de tres a cuatro segmentos por encima y por debajo de la fractura-luxación mediante el uso de una construcción con gancho, o tornillo y varillas, o ambas cosas. Las lesiones toracolumbares y lumbares son instrumentadas con construcción de tornillos de pedículo y varillas, limitando el número de segmentos de movimiento fusionados e instrumentados distalmente, de ser posible. Los soportes posoperatorios aumentan la tasa de fusión al proteger la instrumentación hasta que se produce la fusión.
El momento apropiado para la reducción y estabilización operatoria es determinado por el estado neurológico y el estado médico general. La indicación primaria de la reducción operatoria de urgencia es un paciente neurológicamente incompleto con déficit neurológico progresivo. Los pacientes con lesiones completas de la médula espinal son estabilizados, tan pronto como es posible, para disminuir la duración del reposo en cama forzoso. Un paciente con una lesión neurológica incompleta que está empeorando se observa hasta que se establece una meseta en su mejoría. La columna vertebral entonces se reduce y estabiliza.
Complicaciones
La complicación más significativa de las fracturas por compresión es la cifosis progresiva que se produce por asentamiento del cuerpo vertebral, lesiones ligamentosas de la columna posterior no reconocidas, fracturas contiguas múltiples por compresión, y fracturas patológicas. Las anormalidades neurológicas no se observan con características clásicas de compresión que afectan únicamente a la columna anterior. Las complicaciones del tratamiento no operatorio de las fracturas por estallamiento son la cifosis segmentaria residual, la cifosis progresiva secundaria a lesión de la columna posterior no reconocida, y el colapso vertebral por asentamiento. Todas estas tienen el potencial de aumentar los déficit neurológicos. Las complicaciones del tratamiento operatorio de las fracturas por estallamiento son el fracaso de la instrumentación por reconstrucción inadecuada de la columna anterior, lesión vascular o neurológica durante el acceso quirúrgico, y desalojamiento de los injertos apuntalados. La seudoartrosis es rara con el tratamiento tanto operatorio como no operatorio.
Las complicaciones de las lesiones de flexión-distracción son la reducción inadecuada de la columna posterior con enyesado para lesiones de los huesos, componentes ligamentosos no reconocidos de la lesión, y la tasa de herniaciones traumáticas del disco. Estas pueden impulsarse posteriormente hacia el interior del conducto vertebral durante la reducción operatoria por acción de fuerzas posteriores de compresión. Las complicaciones de las fracturas-luxaciones de la columna vertebral constituyen un aumento en la deformidad vertebral, a causa de un tratamiento inadecuado en una ortosis vertebral, o una artropatía vertebral de Charcot por debajo de una lesión completa de la médula espinal.
BIBLIOGRAFIA
Perry Elstrom. Manual Fracturas 2da edición.
Envianos tus Artículos o Documentos que deses que aparezcan en nuestra web.| Repetaremos los derechos de Autor, si tu eres el propietario especificalo.
 EMF HTML Contact Form
EMF HTML Contact Form
Tienda Piel Sana
Ahora puedes comprar en nuestra pagina web, productos para mantener una piel sana y saludable. y reducir los efectos del envejecimiento.
😎 Envios Nacionales a toda Colombia 
✔ Contamos con metodos de pago PSE, Efecty, Tarjeta de Credito o Mercadopago
Abrir en Nueva Pestaña PielSana
CASOS CLINICOS
Hemos Mejorado la opcion de casos clinicos para que nuestros usuarios puedan interactuar de una manera mas facil, esperamos tu participacion, puedes invitar a amigos al debate..
😎 Para entrar solo coloca un nombre de usuario y listo.
✔ Para agregar un caso tienes que dar click en signo "+" donde dice tesis.
✔ Para comentar un caso solo seleccionalo y dale en el icono de comentario
✔ Si no estas deacuerdo con algo puedes colocar tu comentario en contras o de lo contrario en Pros

 Publicar Archivo
Publicar Archivo Reportar Links Dañado
Reportar Links Dañado Cursos Medicos
Cursos Medicos Revistas Medicas
Revistas Medicas Apps Medicas
Apps Medicas Home
Home Publicar
Publicar Tienda
Tienda Casos Clinicos Nuevo!
Casos Clinicos Nuevo!




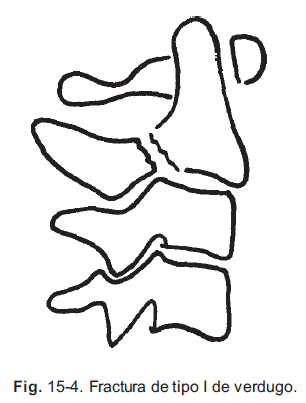










































Escribir comentario