Buscador

TRAUMATISMOS RENALES Y DE LA VIA URINARIA SUPERIOR
INTRODUCCIÓN
Traumatismo se define como la lesión de un órgano o tejido por acciones mecánicas externas. La evaluación multidisciplinar del traumatismo (Cirugía General, Urología, Traumatología...) es clave para prevenir la mortalidad y reducir la morbilidad. El traumatismo renal representa aproximadamente entre el 1-5% de todos los traumatismos abdominales. Por orden de frecuencia, y en referencia al aparato genitourinario, el órgano más frecuentemente dañado es el riñón, seguido por la vejiga, uretra, testículo y uréteres. La incidencia es mayor en hombres respecto a mujeres con una relación 3:1. Actualmente la observación es la conducta a seguir en la mayoría los traumatismos renales, dado que la mayoría de estas lesiones son leves y pueden ser manejadas de manera conservadora. La disponibilidad de pruebas diagnósticas más avanzadas ha permitido que en los últimos años hayamos asistido a un cambio conceptual en el manejo del paciente politraumatizado. La mejor clasificación de las lesiones, la disponibilidad de Unidades de Cuidados Intensivos, así como la mejoría de pruebas diagnósticas, ha descendido la necesidad de conductas quirúrgicas, aumentando con ello la posibilidad de preservación renal.
FISIOPATOLOGÍA
Los traumatismos renales se clasifican en abiertos o cerrados. Esta clasificación varía en función de la localización geográfica del centro, siendo más frecuentes los traumatismos cerrados en ambientes rurales (90-95%), mientras que en los ambientes urbanos la proporción de lesiones abiertas puede alcanzar hasta el 20%. Los traumatismos cerrados habitualmente son secundarios a accidentes de tráfico, precipitaciones, caídas o lesiones deportivas, siendo los accidentes de tráfico responsables de aproximadamente el 50% de este tipo de traumatismos.
Los principales mecanismos responsables de los traumatismos cerrados son:
1. Contusión directa: El agente causal impacta sobre el flanco transmitiendo la lesión al riñón. Las estructuras que envuelven al riñón (sobre todo las estructuras óseas) impactan directamente sobre el riñón produciendo el daño parenquimatoso renal.
2. Lesiones por contragolpe: La movilidad que tiene el riñón puede hacer en algunos casos que éste impacte sobre las estructuras vecinas, provocando así la lesión.
3. Lesiones por desaceleración: En desaceleraciones bruscas, el riñón ejercería tracción sobre el pedículo renal. Como consecuencia son factibles lesiones graves del pedículo vascular, ya sea por sección del mismo o bien por lesión y desgarro de las capas más finas de la arteria renal pudiendo ocasionar una lesión hemorrágica sobre la pared del vaso que llevaría a la trombosis del mismo. En relación a los traumatismos abiertos, los más frecuentes suelen ser las lesiones penetrantes, ya sea por arma de fuego, así como por arma blanca. Las lesiones penetrantes suelen ser más graves y más imprevisibles que las lesiones cerradas. Las lesiones por arma de fuego, debido a la gran energía cinética de los proyectiles, tienen un gran poder destructivo y suelen están asociadas a lesiones multiorgánicas. La tasa de tratamiento quirúrgico en este tipo de lesiones es elevada (25-33%), como resaltan las series que citan conflictos bélicos recientes.
CLASIFICACIÓN
Existen numerosas clasificaciones en referencia a las lesiones renales, siendo la más aceptada y desarrollada la clasificación de la AAST (American Association for the Surgery of Trauma), que está basada en los hallazgos radiológicos de las lesiones abdominales. Diferentes estudios han demostrado que la clasificación de la AAST constituye la variable predictora principal en la toma de decisiones a la hora de plantear un tratamiento conservador o quirúrgico.
DIAGNÓSTICO
La primera premisa en el manejo urgente del paciente politraumatizado debe incluir los siguientes puntos: asegurar la vía aérea, controlar el sangrado externo, en el caso de lesiones penetrantes, y remontar el estado de shock.
Historia clínica y exploración física
Respecto a la historia clínica hay determinados aspectos que nos ayudarán a valorar la magnitud del traumatismo. Primero, es importante conocer el mecanismo lesional ya que traumatismos por desaceleración rápida (caídas por precipitación, accidentes de tráfico a gran velocidad…) son posibles indicadores de lesión mayor. En relación a las lesiones penetrantes, es importante conocer el tipo y tamaño del arma (armas blancas), así como el calibre del arma de fuego, dado que ello nos proporcionará información útil respecto el posible alcance de la lesión. A su vez, es importante conocer la presencia de lesiones preexistentes (congénitas o adquiridas) en el riñón y en la vía urinaria superior ya que esto podría tener implicaciones pronósticas. La presencia de lesiones preexistentes (ureterohidronefrosis, litiasis renales, quistes renales o tumores renales), puede condicionar la magnitud de dicho traumatismo pudiendo ser mayor a la esperada por el mecanismo lesional. Esta entidad es conocida como “traumatismo desproporcionado”.
La exploración física es básica en la evaluación inicial del paciente, primando siempre la estabilidad hemodinámica. Hay diferentes hallazgos en la exploración física que pueden orientarnos hacia una posible lesión renal o de la vía urinaria superior: hematuria en mayor o menor grado, dolor lumbar, equimosis y/o lesiones por abrasión en el flanco, fracturas costales, distensión abdominal o masa abdominal, etc...
Hallazgos de laboratorio
La hematuria es el principal signo de lesión renal, pese a que no está relacionada con la magnitud ni con el grado de la lesión del órgano. Así, lesiones importantes y graves como la sección de la unión pieloureteral, las lesiones del pedículo vascular o la trombosis de la arteria renal pueden cursar sin hematuria aparente. En cambio, lesiones menos graves se asocian con mayor frecuencia con macrohematuria. El estudio de la microhematuria mediante tira reactiva se considera un método diagnóstico suficiente para cuantificar dicha hematuria, teniendo una baja tasa de falsos positivos y negativos. La analítica sanguínea con valoración del hematocrito es importante tanto en el momento del diagnóstico para valorar la repercusión clínica de la lesión orgánica, así como en el control evolutivo para valorar posibles descensos que nos indicarían la posible presencia de sangrado activo.
Evaluación radiológica
La evaluación radiológica inicial es fundamental para determinar el grado de lesión y establecer las pautas de tratamiento. Actualmente disponemos diferentes técnicas de imagen:
a. Ecografia abdominal
La ecografía es la prueba más utilizada en la evaluación inicial del traumatismo abdominal. Sus ventajas principales son: exploración rápida, no invasiva, de bajo coste, sin radiación ni infusión de contraste. Su principal inconveniente es la dificultad de obtener información de lesiones asociadas, su carácter explorador-dependiente y que, a pesar de que puede detectar laceraciones renales, no puede determinar con suficiente exactitud la profundidad de las mismas. Así mismo no proporciona información funcional. Su principal indicación serían los traumatismos cerrados estables, donde se detecta una sensibilidad y especificidad mayor que la urografía endovenosa (UIV) en las lesiones pequeñas. A medida que aumenta el grado o la severidad de la lesión, disminuye la sensibilidad de la ecografía. La ecografía también sería útil en el seguimiento del traumatismo renal para determinar la resolución de hematomas o urinomas.
b. Urografía endovenosa (UIV)
La UIV fue el estudio de imagen de elección en la evaluación del traumatismo renal previo a la aparición del TAC. Con la UIV podemos obtener una amplia información tanto morfológica como funcional a diferencia de la ecografía. Es útil para determinar la presencia de 1 ó 2 unidades renales, valorar la definición del parénquima renal (fase nefrográfica) y la presencia de extravasación del contraste de la vía urinaria (fase excretora). Ocasionalmente las lesiones vasculares, como la avulsión del pedículo o trombosis, pueden traducir la anulación renal en el estudio pielográfico.
c. Urografía en mesa de quirófano
En pacientes hemodinámicamente inestables, una prueba sencilla y rápida consiste en la inyección endovenosa de contrate en la misma mesa de quirófano, con la realización de radiografías con un equipo portátil. Su objetivo sería conocer el correcto funcionamiento del riñón contralateral a la hora de plantear un posible tratamiento quirúgico (nefrectomía).
d. Tomografía computerizada (TAC)
Es la exploración radiológica de elección en pacientes con traumatismo renal. La TAC es una prueba más sensible y específica que la UIV, ecografía y angiografía. La TAC está indicada en las siguientes situaciones:
1. Lesiones penetrantes.
2. Todos los traumatismos pediátricos.
3. Pacientes que presentan hematuria macroscópica.
4. Los pacientes con microhematuria y shock.
5. Cuando se sospeche la presencia de lesiones asociadas.
La TAC define la localización de la lesión, detecta contusiones y zonas desvascularizadas, visualiza el retroperitoneo, detecta la profundidad de las laceraciones renales, la presencia de lesiones asociadas en otros órganos y establece la presencia y localización del riñón contralateral. Es imprescindible realizar la exploración con administración de contraste. La extravasación activa de contraste puede ser un signo de lesión del pedículo vascular. Es recomendable repetir la exploración 10-15 minutos posteriores a la inyección de contraste para poder evaluar posibles fugas urinarias activas.
e. Resonancia magnética (RM)
La RM no es la exploración de primera elección en el traumatismo renal, dado su disponibilidad menor, el mayor tiempo en su realización, aumenta el coste, y tiene una capacidad inferior de detección de fístulas urinarias. Se reserva en los
casos de alergia a contraste yodado.
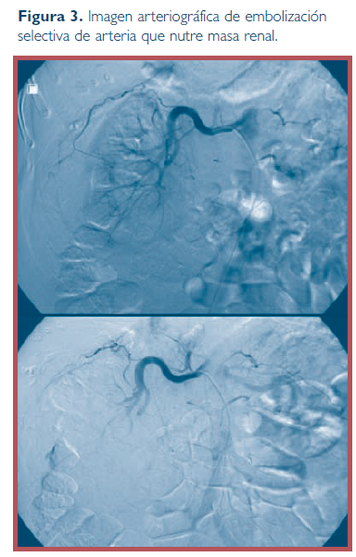
f. Arteriografía
La arteriografía es menos específica, más invasiva y es una exploración que requiere más tiempo para su realización. A pesar de esto, la angiografía define de una manera más exacta la localización de la lesión vascular, y con ello, hace factible la posibilidad de tratar mediante angioembolización vasos sangrantes o fístulas arteriovenosas. La angiografía es la exploración de elección para evaluar la lesión de la vena renal.







TRATAMIENTO DE LOS TRAUMATISMOS RENALES
El principal objetivo ante un paciente con traumatismo renal es preservar la función renal y minimizar las posibles complicaciones y/o secuelas. En la evaluación inicial del paciente se debe tener en cuenta la estabilidad hemodinámica del paciente, los hallazgos radiológicos y la presencia de lesiones asociadas para elaborar una estrategia terapéutica correcta.
Tratamiento conservador del traumatismo renal
Parece demostrado que el manejo conservador de los traumatismos renales se asocia a una menor tasa de nefrectomías sin un aumento apreciable de la morbilidad. Por este motivo el tratamiento conservador es el tratamiento de elección en el 90% de traumatismos renales. Los traumatismos cerrados grado I y grado II pueden ser manejados de manera conservadora. En casos seleccionados, los traumatismos penetrantes, y siempre previo estudio de imagen, también admiten un manejo no quirúrgico. Recientes estudios sugieren que en la mayoría de traumatismos grado III se puede optar por una actitud conservadora sin que ésta se asocie a una mayor morbilidad. En el manejo conservador se deben tener en cuenta los siguientes puntos:
- Reposo absoluto del paciente.
- Vigilancia estrecha con monitorización de constantes vitales, si es posible en una unidad de vigilancia intensiva.
- Controles seriados de hematocrito con reposición de la volemia y/o transfusión sanguínea si fuera preciso.
- Antibioterapia profiláctica.
Cuando el paciente presenta hematuria macroscópica el reposo absoluto es obligatorio y el manejo debe ser idéntico al de otras causas de hematuria, con instauración de un lavado vesical continuo si fuera preciso. Tradicionalmente la mayoría de traumatismos renales grado IV y V eran tratados quirúrgicamente, lo que resultaba en un elevado índice de nefrectomías innecesarias. Diferentes estudios han llegado a la conclusión de que pacientes seleccionados con traumatismos grado IV podrían beneficiarse de una actitud conservadora.
En pacientes con inestabilidad hemodinámica y si existe la posibilidad de disponer de un servicio de radiología vascular intervencionista se puede plantear la posibilidad de realizar una arteriografía aorto-renal, y si fuera posible, una embolización selectiva de los puntos con sangrado activo, fístulas arteriovenosas o seudoanerismas traumáticos antes de optar por una actitud más agresiva.
Tratamiento quirúrgico del traumatismo renal
El manejo quirúrgico del traumatismo renal debe plantearse en las siguientes situaciones:
- Traumatismos grado V.
- Inestabilidad hemodinámica.
- Exploración de otras lesiones asociadas intraabdominales: por ejemplo cuando existe un traumatismo esplénico asociado.
- Hematoma perirenal pulsátil identificado durante laparotomía exploradora por otro motivo.
- Hallazgo incidental de una lesión renal preexistente que requiera tratamiento quirúrgico.
Son indicaciones relativas la fuga de orina persistente, o la presencia de un elevado porcentaje de parénquima no viable. La extravasación de orina por lesión de la vía urinaria puede dar lugar a la formación de un urinoma que puede sobreinfectarse asociando una perinefritis cuyo resultado final puede ser la pérdida de la unidad renal. En un porcentaje elevado de casos, la extravasación urinaria leve se resuelve espontáneamente, si bien la persistencia de las fugas urinarias puede requerir de maniobras endourológicas para su solución (catéteres ureterales y/o abordajes percutáneos mediante nefrostomía o drenajes de colecciones perirrenales). La vía de abordaje quirúrgica de elección suele ser la laparotomía media xifopubiana pues permite inspeccionar el resto de órganos intraabdominales y grandes vasos, así como un buen acceso inicial al pedículo renal. Antes de abrir la fascia de Gerota es recomendable tener identificado y controlado el pedículo renal. En primer lugar se realiza una incisión a nivel del peritoneo parietal previa identificación de la arteria mesentérica inferior. La incisión se extiende hasta el ligamento de Treitz. De esta forma queda expuesta la superficie anterior de la aorta y cruzando por delante de esta la vena renal izquierda. A continuación ambas arterias pueden ser identificadas. Si no es posible identificar la vena renal derecha a través de esta incisión, se pude rechazar la segunda porción duodenal para exponer la vena. El riñón queda expuesto ampliando la incisión peritoneal para decolar el colon ascendente o descendente y seccionando el ligamento hepatocólico en el lado derecho o esplenocólico en el lado izquierdo. Finalmente se abre la fascia de Gerota evacuándose el hematoma perirrenal. Los fragmentos de tejido no viable deben ser desbridados. Se debe realizar una correcta hemostasia de los tejidos. En caso de identificar una solución de continuidad en la vía urinaria, ésta debe ser reparada. Los defectos parenquimatosos deben recubrirse con grasa retroperitoneal o bien si es posible con un flap peritoneal.
COMPLICACIONES Y SEGUIMIENTO
Las complicaciones pueden ser tempranas o tardías. Entre las complicaciones tempranas encontramos el sangrado, la fuga urinaria con formación de urinoma, y complicaciones infecciosas como el absceso perinefrítico o sepsis. Las complicaciones tardías incluyen el sangrado, la hidronefrosis, las litiasis, las fístulas arteriovenosas y seudoaneurismas. El absceso perirrenal puede ser tratado mediante la colocación percutánea de un drenaje. En ocasiones se hace necesario realizar una nefrectomía cuando la infección de los tejidos hace imposible su reconstrucción. La HTA es una complicación que puede aparecer de forma temprana y permanecer tardíamente. La compresión producida por el hematoma, las lesiones arteriales como la estenosis o la presencia de fístulas arteriovenosas son algunos de los mecanismos etiopatogénicos subyacentes. El manejo de la HTA incluye el tratamiento médico y el estudio mediante arteriografía en los casos de sospecha de estenosis, seudoaneurismas o zonas isquémicas.
TRAUMATISMOS URETERALES
Introducción
Su localización, movilidad y morfología hace que los traumatismos ureterales sean raros, constituyendo el 1% del total de traumatismos genitourinarios. El uréter transcurre a lo largo del espacio retroperitoneal. Se trata de una estructura tubular cuya longitud en el adulto varía entre 20 y 30 cm. El aporte sanguíneo es múltiple y procede de la arteria gonadal, la arteria renal y la arteria ilíaca común. Posteriormente se relaciona con el músculo psoas y cruza por delante de los vasos ilíacos para desembocar en la vejiga. Anteriormente el uréter derecho se relaciona con íleon terminal, ciego, apéndice y colon ascendente, mientras que el uréter izquierdo lo hace con el colon descendente y sigma. En la pelvis femenina se relacionan con el cérvix y las arterias uterinas.
Etiología
La causa más frecuente de lesión ureteral es la yatrógena, sobre todo durante procedimientos quirúrgicos ginecológicos, digestivos y urológicos. En segundo lugar encontraríamos los traumatismos cerrados y en tercer lugar los traumatismos penetrantes. Los procedimientos ginecológicos como la histerectomía son responsables de hasta un 50% de los casos, principalmente lesiones por electrocoagulación, secciones ureterales completas e incompletas, así como ligaduras accidentales, mientras que la cirugía colorrectal lo es en un 14%. Los procesos endourológicos (cateterismos ureterales y ureteroscopias) constituyen el mecanismo lesional más frecuente en urología. Las erosiones de la mucosa ureteral suelen ser muy frecuentes en estos procedimientos, si bien tienen una escasa repercusión clínica. Lesiones más graves como perforaciones graves y/o desinserciones ureterales también son posibles. La aparición de la cirugía laparoscópica inicialmente en el campo de la ginecología y su extensión en los últimos años a otras especialidades médicas, y el hecho de que las lesiones ureterales son más difíciles de detectar durante un procedimiento laparoscópico ha supuesto un incremento de las lesiones secundarias a esta técnica. Procesos como la endometriosis pueden comprometer al uréter modificando su localización anatómica y dificultando su visualización por parte del cirujano. En otros procedimientos como la ligadura tubárica laparoscópica el uréter puede resultar dañado al ser ligado con el bisturí bipolar.
Clasificación
La AAST (American Association for the Surgery of Trauma) propuso la siguiente clasificación en función del grado de lesión ureteral (Tabla 2). En la práctica clínica habitual el factor más importante es la localización de la lesión lo que determinará la decisión terapéutica final.
Diagnóstico
El diagnóstico debe sospecharse en pacientes con traumatismo abdominal penetrante, en pacientes con traumatismo cerrado en el contexto de un mecanismo de rápida deceleración, y en pacientes que tras cirugía pélvica inician clínica sugestiva de obstrucción renal con dolor lumbar y fiebre. La hematuria macroscópica únicamente está presente en la mitad de los pacientes con lesión ureteral. Desde el punto de vista radiológico la lesión ureteral produce imágenes de extravasado de contraste y/o signos de obstrucción ureteral. La exploración de elección cuando existe sospecha clínica es la UIV, aunque el uso generalizado de la TAC en los pacientes politraumatizados está aumentando la proporción de diagnósticos obtenidos mediante está técnica. La pielografía retrógrada es un método invasivo que puede resultar útil cuando, a pesar de una sospecha clínica elevada, los estudios previos no hayan sido concluyentes.
Tratamiento de las lesiones ureterales
En el tratamiento de las lesiones ureterales se debe tener en cuenta la localización (1/3 superior, medio o inferior) y el grado de lesión ureteral. Las lesiones grado I-II pueden tratarse de forma conservadora mediante la colocación de un tutor ureteral durante 3-6 meses. Las lesiones grado III-V requieren reparación quirúrgica teniendo en cuenta los siguientes principios.
- Bordes ureterales espatulados y bien vascularizados, evitando usar segmentos ureterales desvitalizados.
- Colocación de un tutor ureteral y un drenaje no aspirativo.
- Recubrir la zona reparada con epiplón si esto fuera posible.
Tratamiento de las lesiones completas del uréter superior:
URÉTERO-URETEROSTOMÍA
Cuando la lesión se produce a nivel de la unión ureteropélvica o del uréter proximal se puede reparar mediante un reimplante directo sobre la pelvis renal o bien mediante anastomosis término-terminal de ambos extremos ureterales. Se debe colocar un catéter doble J interno que puede ser retirado posteriormente previa realización de una pielografía de control. Es la técnica más utilizada cuando la lesión se encuentra en los 2/3 superiores del uréter y tiene una tasa de éxito superior al 90%. En raros casos en los que no es posible utilizar la pelvis por estar muy dañada se podría plantear una ureterocalicostomía a cáliz inferior.
SUSTITUCIÓN URETERAL CON ÍLEON
Cuando la lesión ureteral es extensa y de manera electiva se puede crear un conducto ureteral mediante la interposición de un segmento de íleon anastomosado a pelvis renal y vejiga.
AUTOTRASPLANTE RENAL
El autotrasplante se ha utilizado cuando la lesión ureteral es extensa o cuando los intentos previos de reparación han fracasado. Es una técnica a tener en cuanta en pacientes con riñón único.
Tratamiento de las lesiones completas del uréter medio:
Cuando la lesión se produce a este nivel se puede plantear la reparación mediante la urétero-ureterostomía o mediante la transureterostomía desplazando el uréter lesionado a través de la línea media al lado contralateral y realizando una anastomosis términolateral de ambos uréteres.
Tratamiento de las lesiones completas del uréter distal:
REIMPLANTE URETERAL (ureteroneocistostomía)
Cuando la longitud ureteral sea suficiente se puede realizar un reimplante a la vejiga utilizando indiferentemente una técnica de reimplante directo o una técnica de reimplante indirecto, pero siempre colocándose un catéter ureteral doble J.
VEJIGA PSOICA
Procedimiento con elevada tasa de éxito, que consiste en movilizar ampliamente la vejiga y fijarla a la cintilla del músculo psoas. Hay que evitar lesionar el nervio genitofemoral. Se consigue de esta manera aproximar la vejiga al extremo distal ureteral para conseguir una anastomosis urétero-vesical
sin tensión.
FLAP DE BOARI
Cuando la longitud ureteral no es suficiente se puede crear un flap que debe tener una superficie cuatro veces superior a la del uréter a reimplantar. Éste se implanta al flap a través de un túnel submucoso. Se debe dejar colocado un catéter doble J y de manera opcional un catéter de cistostomía.
NEFRECTOMÍA
En ocasiones, cuando el daño es irreparable, o bien se ha perdido la función de la unidad renal afecta, es recomendable realizar una nefrectomía para evitar complicaciones posteriores de tipo infeccioso.
Complicaciones
Las complicaciones más frecuentes y comunes a los diferentes tipos de reparación son la estenosis con obstrucción secundaria, la fístula ureteral y/o formación de urinomas, la infección y en casos extremos la pérdida de la función renal de la unidad afecta. La mayoría de complicaciones pueden ser manejadas endoscópicamente mediante colocación de un tutor ureteral, o bien percutáneamente mediante la colocación de una nefrostomía. Algunos casos requerirán una nueva reintervención. La sustitución ureteral con segmento de íleon puede dar lugar a la aparición de litiasis, estenosis, alteraciones metabólicas y procesos infecciosos recurrentes.
BIBLIOGRAFIA
Libro del Residente de Urologia. Asociacion Española de Urologia
Envianos tus Artículos o Documentos que deses que aparezcan en nuestra web.| Repetaremos los derechos de Autor, si tu eres el propietario especificalo.
 EMF HTML Contact Form
EMF HTML Contact Form
Tienda Piel Sana
Ahora puedes comprar en nuestra pagina web, productos para mantener una piel sana y saludable. y reducir los efectos del envejecimiento.
😎 Envios Nacionales a toda Colombia 
✔ Contamos con metodos de pago PSE, Efecty, Tarjeta de Credito o Mercadopago
Abrir en Nueva Pestaña PielSana
CASOS CLINICOS
Hemos Mejorado la opcion de casos clinicos para que nuestros usuarios puedan interactuar de una manera mas facil, esperamos tu participacion, puedes invitar a amigos al debate..
😎 Para entrar solo coloca un nombre de usuario y listo.
✔ Para agregar un caso tienes que dar click en signo "+" donde dice tesis.
✔ Para comentar un caso solo seleccionalo y dale en el icono de comentario
✔ Si no estas deacuerdo con algo puedes colocar tu comentario en contras o de lo contrario en Pros

 Publicar Archivo
Publicar Archivo Reportar Links Dañado
Reportar Links Dañado Cursos Medicos
Cursos Medicos Revistas Medicas
Revistas Medicas Apps Medicas
Apps Medicas Home
Home Publicar
Publicar Tienda
Tienda Casos Clinicos Nuevo!
Casos Clinicos Nuevo!
Escribir comentario