Buscador
Meningoencefalitis Purulenta (bacteriana)
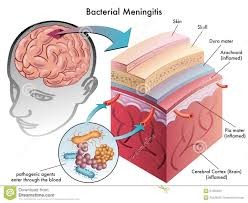
Definición
Proceso inflamatorio agudo de origen infeccioso que afecta leptomeninges y/o encéfalo y que se caracteriza por la presencia de pleocitósis en líquido cefalorraquídeo (LCR) con evidencia o alta probabilidad de la presencia de un patógeno bacteriano.
Etiología: De acuerdo al grupo de edad ( tabla 1).

Caracteristicas clínicas a considerar para el diagnóstico (tabla 2):
Considere la presencia de 4 síndromes clínicos:
a) Infeccioso
b) Meningeo
c) Daño neurológico
d) Cráneo hipertenso

Estudios para establecer el diagnóstico etiológico:
1) Citoquímico de líquido cefalorraquídeo (LCR):
a. Aspecto turbio o purulento
b. Recuento celular 100 - 10,000 células/mm3 con predominio de PMN;
c. Proteínas 100 – 500 mg/dL;
d. Glucosa menor de 40 mg/dL ó < 2/3 de glicemia central (relación glucosa/plasma menor 0.4)
e. Tinción de Gram positiva a bacterias (ver abajo)
2) Cultivo de LCR confirma diagnóstico
3) Hemocultivo (2)
4) Tinción de Gram en LCR: En busca de formas bacterianas, a > unidades formadoras de colonias (UFC) > posibilidades de un resultado positivo (tabla 3)
5) Coaglutinación o aglutinación en Látex.


Estudios indicados cuando el paciente ya ha recibido tratamiento antimicrobiano:
a) Cultivo LCR
b) Coaglutinación de LCR. La sensibilidad y especificidad depende del tipo de organismo y cantidad de antígeno (Hib, S pneumoniae, N meningitidis, S aglactiae, E coli).
c) Aspirado o biopsia de piel
Punción Lumbar:
1. Contraindicaciones relativas:
a. Coagulopatía
b. Que la punción implique un retraso en el inicio de antibióticos
c. Inestabilidad cardiopulmonar
d. Hipertensión intracraneal
e. Datos de focalización
2. Contraindicaciones absolutas:
a. Infección en el sitio de la punción
Diagnóstico diferencial:
a) Tumores de fosa posterior,
b) Absceso cerebral,
c) Hemorragia subaracnoidea,
d) Accidentes vasculares,
e) Meningismo, meningits virales y otras meningitis asépticas, meningitis tuberculosa,
f) Punción lumbar traumática,
g) Estado epiléptico,
h) Desequilibrio hidroelectrolítico,
i) Enfermedad autoinmune del SNC
Indicaciones para TCC:
1. Deterioro neurológico.
2. Hipertensión intracraneal.
3. Signos de focalización al ingreso.
4. Mala evolución clínica.
5. Sospecha de complicación.
6. Valore antes de punción lumbar la TCC.
Tratamiento de soporte.
Transferir a una Unidad de Cuidados Intensivos: Todos los casos
a) ABC de la reanimación
b) Cabeza central a 30º
c) Manejo de líquidos: Dinámico a requerimientos normales
d) Prevención y/o tratamiento de convulsiones
e) Manitol: Solo cuando existe cráneo hipertensivo: 0.250 g/Kg/dosis IV c/6 h para pasar en 20 – 30 minutos no mas de 24 h
f) Dexametasona:
- Administración de la primera dosis 30 minutos antes que los antibióticos solo en meningitis por Hib y S pneumoniae (No usar en RN)
- Dosis: 0.16 – 0.25 mg/kg./dosis cada 6 horas durante 2 - 4 días
- Opción: 2 días con dosis 0.4 mg / kg. IV cada 12 horas
- En casos sin aislamiento microbiológico 2 días (bajo estrecha vigilancia)
- Detección y tratamiento de las complicaciones
- Aporte Nutricional adecuado
Factores de mal pronóstico:
1. Estado neurológico alterado a su ingreso
2. Hipertensión intracraneal
3. Evolución > 4 días
4. Parálisis motora o sensitiva
5. Edad < 6 meses
6. Glucorraquia: < 20mg/dL
7. > 10,000 células/mm3 en LCR
8. > 1 g % proteínas LCR
9. No negativiza el frotis: En 24 h para Neumococo o Hib y en 48 h Enterobacterias


S. pneumoniae: La resistencia es variable de acuerdo con la localización geográfica del aislamiento, en Estados Unidos de América la resistencia de S pneumoniae frente a penicilina es de 20%, pero en México, Japón, Arabia Saudita, Israel, España, Francia, Grecia, Hungría, Checoslovaquia , Hong Kong, Sudáfrica Taiwán y Corea la resistencia es del 40 - 50%
Las cefalosporinas de 3ª. Generación fueron el tratamiento de elección, sin embrago la emergencia de cepas resistentes ha dado pauta a otros tratamientos en caso de fallas; por lo que es necesario el tratamiento antimicrobiano apropiado de acuerdo a las pruebas de susceptibilidad en in vitro.

Criterios de Ingreso:
Caso confirmado: Cuadro clínico sugestivo de meningitis, LCR compatible, cultivo positivo para un germen. Otros criterios son tinción de Gram positivo y/o aglutinación positiva.
Caso probable: Todo paciente con cuadro clínico sugestivo de meningitis, LCR compatible pero sin evidencia microbiológica.
Caso sospechoso: Paciente con presencia de síndrome infeccioso asociado con alguno de los siguientes síndromes, encefálico, de hipertensión intracraneana y/o meníngeo y no se le puede efectuar los procedimientos diagnósticos.
Criterios de egreso:
a) Mejoría clínica (disfunción neurológica manejable, ausencia de actividad convulsiva, estabilidad clínica, que ingiera líquidos por la boca).
b) Esterilización del LCR
c) Cítoquimico de curación
d) Finalización completa del tratamiento
e) Ausencia de complicaciones o complicaciones controladas
Seguimiento:
Vigilancia y detección de alteraciones cognitivas, déficit visual, auditivo, motor y epilepsia.
- Cita a 1 - 3 meses
- Control semestral el primer año
- Cita anual hasta la edad escolar
La alteración neurológica que se presenta en los primeros 6 meses del evento agudo es
probable que no sea permanente
Complicaciones:
1. Inmediatas:
a. Choque séptico
b. CID
c. SIHAD (l5-50%)
d. Crisis convulsivas (20-30%)
e. Estatus epiléptico
f. Edema cerebral
g. Hipertensión intracraneana
h. Desequilibrio ácido-base y electrolitico
2. Mediatas:
a. Ventriculitis (50-75%)
b. Hidrocefalia
c. Arteritis necrosante
d. infarto cerebral
e. Hemorragia subaracnoidea
f. Oclusión del seno venoso
g. Diabetes insípida
3. Tardías:
a. Hidrocefalia
b. Empiema subdural (poco frecuente)
c. Arteritis
d. Neumonía o derrame pleural
Secuelas:
a. Hipoacusia sensorial
b. Ceguera
c. Hemi/cuadriplejia
d. Hipertonía muscular
e. Ataxia
f. Convulsiones
g. Mielitis transversa
h. Cataratas
Envianos tus Artículos o Documentos que deses que aparezcan en nuestra web.| Repetaremos los derechos de Autor, si tu eres el propietario especificalo.
 EMF HTML Contact Form
EMF HTML Contact Form
Tienda Piel Sana
Ahora puedes comprar en nuestra pagina web, productos para mantener una piel sana y saludable. y reducir los efectos del envejecimiento.
😎 Envios Nacionales a toda Colombia 
✔ Contamos con metodos de pago PSE, Efecty, Tarjeta de Credito o Mercadopago
Abrir en Nueva Pestaña PielSana
CASOS CLINICOS
Hemos Mejorado la opcion de casos clinicos para que nuestros usuarios puedan interactuar de una manera mas facil, esperamos tu participacion, puedes invitar a amigos al debate..
😎 Para entrar solo coloca un nombre de usuario y listo.
✔ Para agregar un caso tienes que dar click en signo "+" donde dice tesis.
✔ Para comentar un caso solo seleccionalo y dale en el icono de comentario
✔ Si no estas deacuerdo con algo puedes colocar tu comentario en contras o de lo contrario en Pros

 Publicar Archivo
Publicar Archivo Reportar Links Dañado
Reportar Links Dañado Cursos Medicos
Cursos Medicos Revistas Medicas
Revistas Medicas Apps Medicas
Apps Medicas Home
Home Publicar
Publicar Tienda
Tienda Casos Clinicos Nuevo!
Casos Clinicos Nuevo!
Escribir comentario
MANUEL (sábado, 29 agosto 2015 22:37)
MENINGITIS